
Agentes Quimioterápicos: los Antibióticos
Tras analizar diversos métodos de control del crecimiento microbiano ahora veremos a los agentes quimioterápicos. Son agentes antimicrobianos de aplicación in vivo. De estos, los más conocidos son los antibióticos, aunque otros más.
Tienen toxicidad selectiva: inhiben el crecimiento o eliminan a los microorganismos de forma selectiva, sin afectar al tejido humano. Se excluyen aquellos usados en la terapia de enfermedades no causadas por microorganismos. Deben actuar dentro del hospedador, por lo que no deben de alterar los mecanismos naturales de sus células. El grado de toxicidad selectiva se puede indicar por el nivel terapéutico: cociente entre dosis tóxica (nivel de fármaco al que el agente se vuelve excesivamente tóxico para el hospedador) y la dosis terapéutica (nivel de fármaco necesario para el tratamiento clínico de una infección determinada). A mayor nivel terapéutico, mejor es el fármaco. Así el nivel terapéutico = dosis tóxica/ dosis terapéutica.
Los agentes quimioterápicos se clasifican en: naturales (sintetizados por los microorganismos) y sintéticos (sintetizados en el laboratorio por procedimiento químicos).
Índice de contenidos
Agentes quimioterápicos sintéticos
Antimetabolitos o antagonistas metabólicos
Se incluyen análogos estructurales de factores de crecimiento, que son sustancias químicas específicas requeridas en el medio de cultivo porque los microorganismos no los pueden sintetizar. Son potentes inhibidores: ocupan el lugar del factor de crecimiento pero no funcionan como tal. Algunos tienen toxicidad selectiva, por lo que pueden tomarse internamente. En general, muestran propiedades microbioestáticas. Los que no tienen toxicidad selectiva se usan como mutágenos. Pueden ser análogos a:
- Aminoácidos, bases nitrogenadas, nucleósidos, etc.
- PABA (ácido paraaminobenzoico), como las sulfamidas y el PAS.
- DHF (dihidrofolato), como el TMP (trimetoprim).
- Nicontinamida y a la piridoxina, como la INH (isoniazida).
Sulfamidas (o sulfonamidas)
Son análogos estructurales del PABA. Tienen una estructura común a todas, se diferencian unas de otras por unas cadenas laterales (R1 y R2) que varían de unas a otras. El PABA es un precursor a su vez del acido tetrahidrófolico (THF); una de las tres partes del PABA procede del THF. El THF es un coenzima esencial para la síntesis de bases nitrogenadas y algunos aminoácidos; por lo tanto, es esencial para las reacciones biosintéticas como síntesis de ácidos nucleicos, proteínas, etc.
Son bacteriostáticas. Se han sintetizado más de 1000 diferentes. In vitro son de alto espectro (efectivas contra gran numero de bacterias) pero in vivo tienen un espectro más reducido (solo frente algunos microorganismos del genero Streptococcus, pero no contra todos, como Streptococcus faecalis que toma el acido fólico del paciente). Son muy frecuentes los casos de alergias y resistencia. Se administran por vía oral y tópica, no por vía parenteral (intravenosa).
Tienen algunas aplicaciones especiales: se usa como método preventivo en el caso de contacto directo con pacientes afectados por meningitis meningocócica (Neisseria meningitidis), en pacientes con quemaduras (la sulfadiazina de plata), en casos de infecciones del tracto urinario (uretritis causadas por clamidias), en infecciones oculares (como preparaciones oftálmicas: la sulfacetamida), etc.
Otros antimicrobianos sintéticos
Como las sustancias derivadas del furfural: los nitrofuranos (tienen un grupo nitro y una estructura furfural). Además, aparecen las oxazolidinonas y las quinolonas.
Agentes quimioterápicos naturales: los antibióticos
Los antibióticos son sustancias antimicrobianas de naturaleza no proteica y bajo peso molecular, que en pequeñas cantidades inhiben el crecimiento o destruyen los microorganismos y están producidas como metabolitos secundarios por unos pocos tipos de microorganismos del suelo.
Según su naturaleza, se clasifican en:
- Naturales. Se diferencian de las sulfamidas en que son producidos de manera natural. Son producto de la actividad microbiana.
- Semisintéticos. Son antibióticos naturales modificados mediante la adición de grupos químicos para hacerlos menos susceptibles a la inactivación por parte de los patógenos.
- Sintéticos. En algunos casos sale más económico producir dicho antibiótico en el laboratorio que su obtenerlo de manera natural.
La clasificación que vamos a usar es en función de su diana de acción, ya que afectan a determinados lugares de la célula:
- Inhibidores de la pared celular: bloquean la síntesis de peptidoglicano.
- Antibióticos que afectan la síntesis de proteínas.
- Antibióticos que actúan sobre membranas.
- Inhibidores de la transcripción.
- Antibióticos que interfieren la replicación del DNA.
Antibióticos inhibidores de la pared celular: bloquean la síntesis del peptidoglicano.
La fosfomicina o fosfonomicina. Producida por Streptomyces fradiae. Bloquea la síntesis del peptidoglicano: es un análogo estructural del PEP (ácido fosfoenolpirúvico, inhibidor de una ruta específica de procariotas). Se usa solo en algunos casos de tratamiento de infecciones urinarias, aunque se usa poco porque hay muchos casos de resistencia.
La D-cicloserina, producida por Streptomyces orchidaceus. Es un análogo estructural de la D-alanina: inhibe tanto la reacción de la racemasa como la de la ligasa. Transforma el peptidoglicano en una malla laxa que provoca la lisis osmótica. Tiene un bajo nivel terapéutico, es muy toxico para el SNC. Solo se usa en algunos casos de tuberculosis en individuos que no responden al tratamiento convencional.
La bacitracina producida por Bacillus licheniformis y por Bacillus subtilis. Antibiótico con un anillo tiazol. Bloquea la desfosforilación del bactoprenol, por lo que bloquea la síntesis del peptidoglicano. Es nefrotóxico. Tiene un uso tópico para el tratamiento de quemaduras y laceraciones.
La vancomicina, producida por Streptomyces orientalis, y la ristocetina, producida por Nocardia lurida. Ambas son glicopéptidos con estructura muy compleja. Actúan formando un complejo con el extremo acil-D-alanil-D-alanina: bloquean el entrecruzamiento de los tetrapeptidos del peptidoglicano. Ambas son tóxicas, con un espectro bastante reducido. Actúan sobre GRAM+.
La lisozima también rompe el peptidoglicano. Es una enzima, no un antibiótico. Rompe las enlaces glicosídicos del peptidoglicano: quedan el NAG y el NAM. El resultado es la entrada de agua a la célula y la lisis osmótica. Se encuentra en lágrimas, saliva, fluidos corporales, en el interior de los neutrófilos, etc. Constituyen una de las primeras líneas de defensa natural.
Los β-lactámicos. Son los principales. Nos vamos a centrar en penicilinas y cefalosporinas. Todos tienen un uso clínico. Ambas conjuntamente constituyen la mitad de los antibióticos producidos del mundo.
- Penicilinas. Producidas por el hongo Penicillium chysogenum. Todas son derivadas del Ácido 6-amino-penicilamico (6-APA), que tiene un anillo betalactámico y un anillo de tiazolidina. Tienen un radical que distingue a las penicilinas unas de otras. Las penicilinas son bactericidas con un índice terapéutico muy elevado ya que su lugar de acción en la pared de las bacterias (algo que es único de procariotas: toxicidad selectiva, no afectan a las células del hospedador). Pueden desencadenar reacciones de alergias. Son efectivas frente a la algunas GRAM positivas; no suelen afectar a las GRAM negativas. Se destruye por el ácido del estomago, por lo que no se puede tomar por vía oral, pero sí por vía parenteral. Se eliminan rápidamente por la orina y pueden provocar respuestas de hipersensibilidad (alergia). Son sensibles a las β-lactamasas (penicilinasas). Para evitar algunos de estos problemas se van a crear variantes de las penicilinas: penicilinas semisintéticas, que son más resistentes y tienen mayor espectro. Se clasifican en tres grupos:
- Resistentes a penicilinasas (β-lactamasas). Oxalicina, Meticilina. Actúan contra como GRAM+ (Stafilococcus). Son sensibles al ácido.
- De espectro ampliado. Ampicilina. Afectan a GRAM+, aunque también pueden afectar a algunas GRAM-. Dentro de este apartado hay un gran grupo, las amino-penicilinas, como la ampicilina (el grupo amino presente en la cadena lateral permite que atraviese la pared externa de GRAM- y resistan a los ácidos). Solo tienen la mitad de actividad contra GRAM+. Algunas son resistentes a penicilinasas (como la amoxicilina).
- Anti-Pseudomonas. Carbenicilina. Pseudomonas es un patógeno oportunista de grandes quemaduras, operaciones quirúrgicas, etc. La carbenicilina es una carboxipenicilina (en R tiene un grupo COOH). Es estable en medio ácido, aunque no se absorbe correctamente por vía digestiva. Se administra por vía parenteral. Es sensible a β-lactamasas.
- Las penicilinas inhiben la transpeptidación, reacción catalizada por las transpeptidasas, o proteínas de unión a penicilina (PBPs): en presencia de penicilina se unen a ella fuertemente y ya no catalizan su reacción. La pared celular se va debilitando progresivamente. Además, el complejo estimula la formación de autolisinas, que van degradando la pared celular (normalmente rompen por lugares específicos para insertar las nuevas moléculas de peptidoglicano formadas). Si hay más autolisinas, rompen por muchos más lugares de los que deben, entonces la pared al final se lisa. Por todo esto, las penicilinas solo son eficaces sobre bacterias en crecimiento. Parece también que actúan a nivel de la membrana celular: pueden estimular unas proteínas especiales: las perforinas u holinas, que van a formar agujeros en la membrana celular.
- Cefalosporinas. Antibióticos semisintéticos. Todos derivan de la cefalosporina natural, cefalosporina C, producida por Cephalosporium acremonium. Todas están relacionadas con las penicilinas tanto estructural como funcionalmente. Todas contienen un núcleo de Ácido 7-amino-cefalosporánico (7-ACA), que es un anillo dihidro-tiazínico (de 6 carbonos) con un grupo amino. Poseen dos grupos laterales, que van a ser donde se van a diferenciar unas de otras. Cualquier alteración del anillo provoca la perdida de actividad antimicrobiana. Mecanismo de acción: se unen irreversiblemente a las PBP e impiden el entrecruzamiento de las cadenas de peptidoglicano. Son fármacos de amplio espectro. La cefalosporina C tiene poca efectividad, de ahí que se usen sobre todo los semisinteticos. Se establecen en 4 grupos, denominados generación, que difieren en el espectro de actuación:
- Primera generación: cefalotina. Más eficaces contra GRAM+.
- Segunda generación: cefoxitina. Actúan contra muchos GRAM- y contra algunos GRAM+.
- Tercera generación: cefoperazona. Especialmente eficaces contra GRAM-. También pueden llegar hasta el SNC.
- Cuarta generación: cefipime. Espectro muy amplio. Extienden su actividad contra GRAM+ y GRAM-(mas que las demás generaciones). Son útiles para el tratamiento de Pseudomonas en combinación con un aminoglucósido.
- Algunas cefalosporinas combinan la ventaja de tener un amplio espectro y eliminar microorganismos difíciles, como Haemophilus influenzae, y de ser muy resistentes a las β-lactamasas.
Antibióticos que afectan a la síntesis de proteínas
Primero se clasifican en función de la subunidad con la que interactuan. Dentro de este orden, se subclasifican en función de la reacción que provocan dentro de la síntesis de proteínas.
- Interacción con la subunidad 30S. Tetraciclinas. Aminoglucósidos.
- Inhibición del reconocimiento de un aminoacil-tRNA (aa-tRNA) hacia el sitio A del ribosoma: Tetraciclinas.
- Introducción de errores en la lectura de los mRNA: Animoglucósidos.
- Interacción con la subunidad 50s. Cloranfenicol. Lincomicina y clindamicina. Macrólidos. Ácido fusídico.
- Inhibición de la reacción de formación del enlace peptídico: Cloranfenicol. Lincomicina y Clindamicina.
- Inhibición de la traslocación del peptidil-tRNA (pp-tRNA) desde el sitio A al sitio P: Eritromicina.
- Bloqueo de los factores de elongación: Ácido fusídico.
Inhibición del reconocimiento de un aa-tRNA hacia el sitio A del ribosoma. Tetraciclinas.
Son antibióticos de muy amplio espectro: no solo actúan contra GRAM+ y GRAM-, sino también incluso contra bacterias parásitas intracelulares. Tienen un carácter hidrofóbico, lo que facilita su difusión a través de las membranas. Están producidas por diferentes especies del genero Streptomyces. Son bacteriostáticos. Su estructura consta de 4 anillos quinónicos unidos a diversas cadenas laterales. Se pueden administrar por vía oral, parenteral y tópica.
Tienen efectos adversos: las tetraciclinas naturales se absorben mal por el intestino y pueden destruir la microbiota autóctona, favoreciendo las infecciones secundarias causadas por microorganismos presentes previamente en nuestro intestino, que hasta ese momento estaban controlados por la microbiota autóctona. Las semisintéticas evitan este problema. Ambas se depositan en los tejidos calcificados, dañando huesos y dientes. Mecanismo de acción: bloquean el sitio A del ribosoma evitando la unión del aminoacil-tRNA al sitio A.
Introducción de errores en la lectura de los mRNA. Aminoglucósidos
Son bactericidas de amplio espectro. Son un grupo amplio y variado de antibióticos producidos por algunas especies del genero Streptomyces. Interaccionan con la 30S.
Respecto a su estructura: son muy policatiónicos y muy polares. Constituidos por la combinación de dos tipos de compuestos: un azúcar y alcohol cíclico que pueden estar o no aminados. La mayoría están compuestos por un aminoglucósido y un aminociclitol. Se administran por vía parenteral, ya que por vía oral se absorben mal. Además penetran poco en el líquido cefalorraquídeo. Se excretan muy rápidamente a través de la orina. Pueden provocar parálisis neuromuscular, presentan ototoxicidad (puede provocar sordera). Presentan nefrotoxicidad. Su uso debe limitarse a infecciones ocasionadas por bacterias resistentes a otros antibióticos. Mecanismo de acción: tienen efectos pleiotrópicos (múltiples efectos) y efectos que se influyen entre sí. Mecanismo paso a paso de la estreptomicina:
- Unas pocas moléculas del antibiótico pueden entrar a la bacteria por pequeñas imperfecciones de la membrana en crecimiento.
- Se unen a los polirribosomas que están traduciendo en ese momento. Se unen en un sitio u otro, pero siempre en la subunidad 30S. La estreptomicina se une al rRNA 16S.
- Van a provocar errores en la lectura del mensajero porque distorsionan la estructura del mensajero. Se produce un emparejamiento codón-anticodón incorrecto.
- Las proteínas resultantes son defectuosas. Algunas de ellas serán de membrana, introduciéndose así imperfecciones en la estructura y el funcionamiento de la membrana. Se forman canales a través de los cuales van a entrar más moléculas de antibiótico, acelerándose el proceso. Se retroalimenta positivamente.
Inhibición de la reacción de formación del enlace peptídico. Cloranfenicol. Lincomicina y clindamicina.
Interaccionan con la 50S. Son un grupo variado y heterogéneo de antibióticos que intervienen con el centro peptidil-transferasa de la 50S. El cloranfenicol se obtiene a partir de Streptomyces venezuelae, aunque ahora resulta más económica su síntesis química. Es un bacteriostático de amplio espectro. Se absorbe muy bien por vía oral y penetra bien en todos los tejidos, por eso se puede usar frente a meningitis, para fiebres tifoideas, y contra anaerobios GRAM-. Hay que controlar bien la dosis porque puede provocar aplasia medular (destrucción de las células de la medula); de hecho casi no se emplea en países occidentales, aunque en el tercer mundo si que se usa.
Mecanismo de acción: se une en varios lugares de la 50S, de los cuales el más importante es la proteína L16, que forma parte de la peptidil-transferasa. Al unirse ahí inhibe la actividad de la peptidil-transferasa y se bloquea su actividad (la formación de los enlaces peptídicos). Ha sido muy útil para el estudio de los ribosomas.
Son lincosaminas, como la lincomicina (natural) y la clindamicina (derivado clorado de la lincomicina). El semisintético es más eficaz (en general siempre es así).
Se usan para tratar infecciones en la que no se pueden aplicar los β-lactámicos. También se emplean contra anaerobios, como por ejemplo en infecciones por el género Bacteroides. Mecanismo de acción: se unen a la porción 23S de la subunidad 50S y bloquean la formación del enlace peptídico. Interfieren en la colocación adecuada del aminoacil-tRNA en el sitio A y el peptidil-tRNA en el sitio P.
Inhibición de la traslocación del peptidil-tRNA (pp-tRNA) desde el sitio A al sitio P. Eritromicina.
Es el representante más típico de la síntesis de la traslocación. Es un macrólido bacteriostático. Se usa en lugar de la penicilina en pacientes alérgicos a los β-lactámicos, y fundamentalmente en inflamaciones de las vías respiratorias (difteria, tosferina, neumonías…) e infecciones de la piel.
Mecanismo de acción: se une a la proteína L15 del centro peptidil-transferasa y bloquea la traslocación, interfiriendo específicamente en el avance del mRNA.
Bloqueo de los factores de elongación. Ácido fusídico.
Es un derivado esteroideo producido por un hongo del género Fusarium. Se usa contra estafilococos resistentes a β- lactámicos de bacterias GRAM+. Se emplea tópicamente y de forma oral. Es bacteriostático.
Mecanismo de acción: se une al factor de elongación G (EFG) e inhibe la liberación del complejo EFG-GTP.
Antibióticos que actúan sobre membranas
Pueden alterar su estructura y afectar a su función. En este grupo están los antibióticos menos selectivos. Son altamente tóxicos porque todos los organismos tienen membranas similares entre ellos. Esto les resta bastante interés clínico.
Las polimixinas son una familia de polipéptidos producidos por Bacillus polymyxa. Se designan con letras desde la A hasta la E, aunque solo la B y la E están disponibles para uso clínico.
Mecanismo de acción: son bactericidas que se comportan como detergentes catiónicos. Tienen un extremo hidrofílico y otro hidrofóbico: este último es que se une a los fosfolípidos de la membrana plasmática, desorganizando su estructura y aumentando la permeabilidad. Su uso se restringe a bacterias GRAM-. La resistencia de las bacterias está relacionada con la impermeabilidad de la membrana plasmática para este tipo de fármacos, como es el caso de las GRAM+.
Inconvenientes: neurotoxicidad y nefrotoxicidad. Tiene un uso muy limitado, como por ejemplo a infecciones graves causadas por bacterias GRAM-. Se administran por diversas vías, menos por vía parenteral.
Los polienos, como la nistatina, producida por Streptomyces noursei, o la anfotericina B, producida por Streptomyces nodosus. Tienen dobles enlaces. Además tienen una hexosamina. Se unen al ergosterol, por lo que son activos frente a hongos (en hongos el ergosterol sustituye al colesterol de la membrana). La anfotericina es anfótera: tiene un grupo ácido y un grupo amino. Eso le permite ser relativamente soluble en agua. En general, los polienos tienen una parte de la molécula tienen numerosos dobles enlaces (hidrofóbica) y otra parte con numerosos grupos OH (hidrofílica).
Mecanismo de acción: la parte hidrofóbica se une al ergosterol e introduce la parte hidrofílica. Así se altera la estructura de la membrana y se forman unos poros que modifican su permeabilidad. A través de esos poros se pierde potasio y otros contenidos celulares. Producen la lisis de las células fúngicas. Además, también actúan en fase de reposo o estacionaria.
Uso y reacciones adversas: tienen un elevado potencial tanto nefrotóxico como hepatotóxico, especialmente la anfotericina B. Aunque con menor afinidad, también se pueden unirse a los lípidos de las membranas de los mamíferos: por eso su uso está restringido a infecciones fúngicas severas y sistémicas.
Los ionóforos y los formadores de canales. Los ionóforos, como la valinomicina, producida por Streptomyces fulvissimus. Son antibióticos polipeptídicos cíclicos. La valinomicina tiene una estructura circular hidrofóbica por fuera e hidrofílica en el interior. Los ionóforos incorporan cationes monovalentes como potasio, lo que les permite cruzar la membrana. Si se trata de potasio, la entrada de una elevada concentración de potasio va a alterar el gradiente químico de la membrana, alterando su función. Los formadores de canales, como la gramicidina, producida por Bacillus brevis. Son polipéptidos acíclicos con un mecanismo de acción diferente al de los ionóforos. Las cadenas de aminoácidos lineales se enroscan unas con otras y forman canales que se van a introducir en la membrana, formando un paso selectivo de moléculas.
La gramicidina es efectiva frente a GRAM+. Se usa en preparaciones oftálmicas contra conjuntivitis, por ejemplo. Tiene una alta toxicidad: se usa en preparaciones tópicas u oftálmicas.
Inhibidores de la transcripción
Las actinomicinas, producidas por el género Streptomyces. Fue el primer antibiótico descubierto por Woksman, aunque en realidad son un conjunto de antibióticos. Mecanismo de acción: se unen al DNA en el complejo de iniciación y evitan que se produzca la transcripción. Puede unirse a la doble cadena de DNA por lo que puede interferir en la replicación de DNA, aunque no se usa con ese fin en concreto. No tienen uso clínico. La actinomicina D es una de las primeras drogas que se usó durante muchos años en tratamientos de quimioterapia: fue el primer antibiótico que mostro tener cierta actividad anticancerígena. Es muy tóxico y provoca daños en el material genético.
Hoy en día se usa en investigación. A veces se usan sus derivados fluorescentes en microscopía y citometría de flujo. Tiene gran afinidad por las regiones ricas en G-C, lo que las convierte en excelentes marcadores de DNA.
Las rifamicinas, como la rifampicina, producida por Streptomyces mediterranei. Son antibióticos del grupo de las ansamicinas. Son usados para el tratamiento por infecciones de GRAM+ y algunas GRAM-. La rifampicina es muy importante por su poder tuberculostático: afecta a Mycobacterium tuberculosis. Penetra fácilmente en los fagocitos y puede destruir a las mycobacterias y a otros patógenos intracelulares. Otras aplicaciones son bastante limitadas porque su uso indiscriminado puede favorecer la selección de resistentes y hacer que el fármaco deje de tener utilidad. Mecanismo de acción: se unen a la subunidad β de la RNApolimerasa. Como nuestras RNA-polimerasas no son iguales a las de bacterias, se pueden usar con mayor frecuencia.
Siempre se utilizan combinados debido a la rapidez con la que se desarrollan resistencias. Se pueden administrar con sulfamidas, con isoniacida, etc.
Antibióticos que interfieren en la replicación del ADN
Las mitomicinas, como al mitomicina C, producida por Streptomyces caespitosus. Hay varias: A,B y C. Tienen propiedades citotóxicas y antibacterianas. Poseen una estructura compleja.
La mitomicina C no se usa como antimicrobiano por su elevada toxicidad: se usa como antitumoral. Debe ser metabolizado, y el producto de su metabolización actúa como agente alquilante, que se une covalentemente al DNA formando puentes inter e intracatenarios. Especialmente se une a la guanina, en concreto al oxigeno en posición 6 de la guanina, lo que provoca una serie de interferencias importantes en los procesos en los que intervienen en DNA.
La novobiocina, producida por Streptomyces niveus. Es bacteriostático. Se une a la DNA-girasa y también bloquea la actividad ATPasa. Es un antibiótico activo por vía oral. Sobre todo es activo frente a GRAM+. Tienen un uso menor. Se usan muy poco por la alta incidencia de reacciones adversas. Además causa cepas resistentes, por lo que se suele administrar asociados con otro agente con el cual no tenga efecto antagónico (sino un efecto sinérgico).
La griseofulvina, producida por Penicillium griseofulvum. Es antifúngico. Se usa tanto en humanos como en animales para el tratamiento de micosis de la piel, cabello y uñas. Se puede administrar por vía oral. Mecanismo de acción: bloquea la tubulina, es decir, interviene en la acción de los microtúbulos polimerizados e inhibe la división de los hongos. Tiene afinidad por la piel: se deposita en las células basales que después se queratinizarán. Al queratinizarse retienen cantidad suficiente de esta droga para inhibir el crecimiento de los hongos dermatofitos. Forma un complejo con la queratina.
Valoración de la actividad de los agentes antimicrobianos
Para un tratamiento con cualquier agente hay que determinar su eficacia antimicrobiana frente a patógenos específicos. Esto se realiza mediante una serie de pruebas que pueden mostrar que agentes son más eficaces contra un determinado patógeno, y dar una estimación de la cantidad terapéutica que hay que proporcionar.
Pruebas de sensibilidad por dilución en tubo
Son útiles para medir semicuantitativamente la actividad in vitro de un agente antimicrobiano frente a un determinado patógeno. Se emplean para medir o para determinar que midan lo que llama la CMI (concentración mínima inhibitoria) y CMB (concentración mínima bactericida). Se hace una dilución en tubo del agente que se va a probar, preparando una serie de tubos con caldo de cultivo, que habitualmente es el medio Mueller-Hinton, con distintas concentraciones del agente.
Habitualmente se emplea una concentración de entre 0,1-128 µm/ml. Se prepara una disolución madre de ese agente, cogemos un volumen de ese medio, diluyéndolo a la mitad, y seguimos hasta 0,1-0,25. Se inocula en cada tubo la misma cantidad de microorganismos, dejando un tubo control que no tenga el agente pero que si tenga el microorganismo. Incubamos a temperatura óptima del microorganismo entre 16 y 24h y observamos si hay crecimiento o no (turbidez) con un espectrofotómetro.
La CMI es la concentración mínima de agente a la que no se produce crecimiento tras el período de incubación. La CMB sería la concentración en la cual, las bacterias no crecen al trasladarlas al medio fresco. Para calcularla se cogen muestras de los tubos donde no ha habido crecimiento (por ejemplo, transfiriendo a una placa en ausencia de ese agente). Aquel agente que tenga la CMI más baja es el más adecuado.
En placas de Petri con agar se inocularían diferentes concentraciones del agente y se observa si hay o no crecimiento (no es lo común). El CMI y CMB por un lado, no dicen el efecto primario del agente: si el CMB>>CMI es un agente bacteriostático, pero si el CMB = CMI se trata de un agente bactericida. Para un microorganismo concreto los agentes que tengan la CMI mas baja serán los que tengan mayor actividad antimicrobiana frente a ese patógeno.
Estas pruebas son muy utiles para determinar el tratamiento mas adecuado ante un microorganismo cuya sensibilidad es desconocida e impredecible, o ante el fracaso de una terapia que parecía apropiada. La CMI realmente indica que concentración del agente se necesita en el sitio de acción donde actúa el patógeno para inhibir o destruir a ese microorganismo que está causando esa infección. Estas técnicas son semicuantitativas: el valor CMI es experimental, no representa un valor absoluto, y muchas veces el valor verdadero de la CMI se encuentra entre la menor concentración del agente que inhibe el desarrollo y la dilución siguiente que presenta desarrollo. Esto se debe a que en el experimento no usamos todos los valores de concentración del agente posible, usamos unos valores determinados.
Pruebas de sensibilidad por difusión en agar o método de Kirby-Bauer
Se puede realizar de dos maneras, pero siempre partimos de una placa con el microorganismo crecido al que le vamos a hacer las pruebas. En la primera forma, cogemos varias asas e inoculamos un tubo con caldo de cultivo. Tras unas pocas horas, se observa turbidez: obtenemos una suspensión bacteriana estandarizada. Con una torunda (bastoncillo de algodón largo) se coge una muestra y se extiende por toda la superficie de la muestra, y crece un césped.
Otra manera es con la técnica de doble capa de agar. Se hacen placas con dos capas de agar: la segunda capa contiene los microorganismos, y lo vertemos sobre la primera de manera que obtenemos el mismo efecto: se observa un crecimiento uniforme y homogéneo por toda la placa (césped). Eso si lo dejáramos incubar, aun no ha incubado. A continuación colocamos en la superficie discos de antibióticos o del agente antimicrobiano que corresponda. Se pueden colocar con unas pinzas esterilizadas, o con un dispensador de discos. Ahora se deja incubar. Se observara la presencia de unas zonas claras alrededor de los discos: los halos de inhibición.
Si no hay halo, el microorganismo es resistente al agente. Si se ve halo, se mide en mm el diámetro del halo. Alrededor del disco, el agente antimicrobiano va difundiendo radialmente a través del agar produciendo un gradiente de concentración (la mayor cerca del disco, la menor más alejada). Si probamos una misma concentración de un mismo agente frente a varios microorganismos, el diámetro de halo mayor indicara que ese patógeno concreto es muy resistente. Aunque no se puede deducir el grado de efectividad solo mirando el halo ya que su diámetro depende de otros factores también. Si se miden los diámetros de halo y se compara con datos estándar se puede establecer si un determinado organismo es verdaderamente sensible o resistente a un determinado agente.
Es un método experimental. Para cada agente se prepara una gráfica de escala logarítmica. Atendiendo a la concentración que se alcanza en el cuerpo se puede determinar si en la práctica el uso de ese agente es efectivo. De hecho, también hay que tener en cuenta que el comportamiento del patógeno puede variar en el laboratorio. Por ejemplo, Klebsiella es sensible a ampicilina in vitro pero resistente in vivo; no sería un antibiótico recomendable para el tratamiento de Klebsiella. Así que, conociendo estos datos para nuestro patógeno objetivo, debemos modificar los resultados.
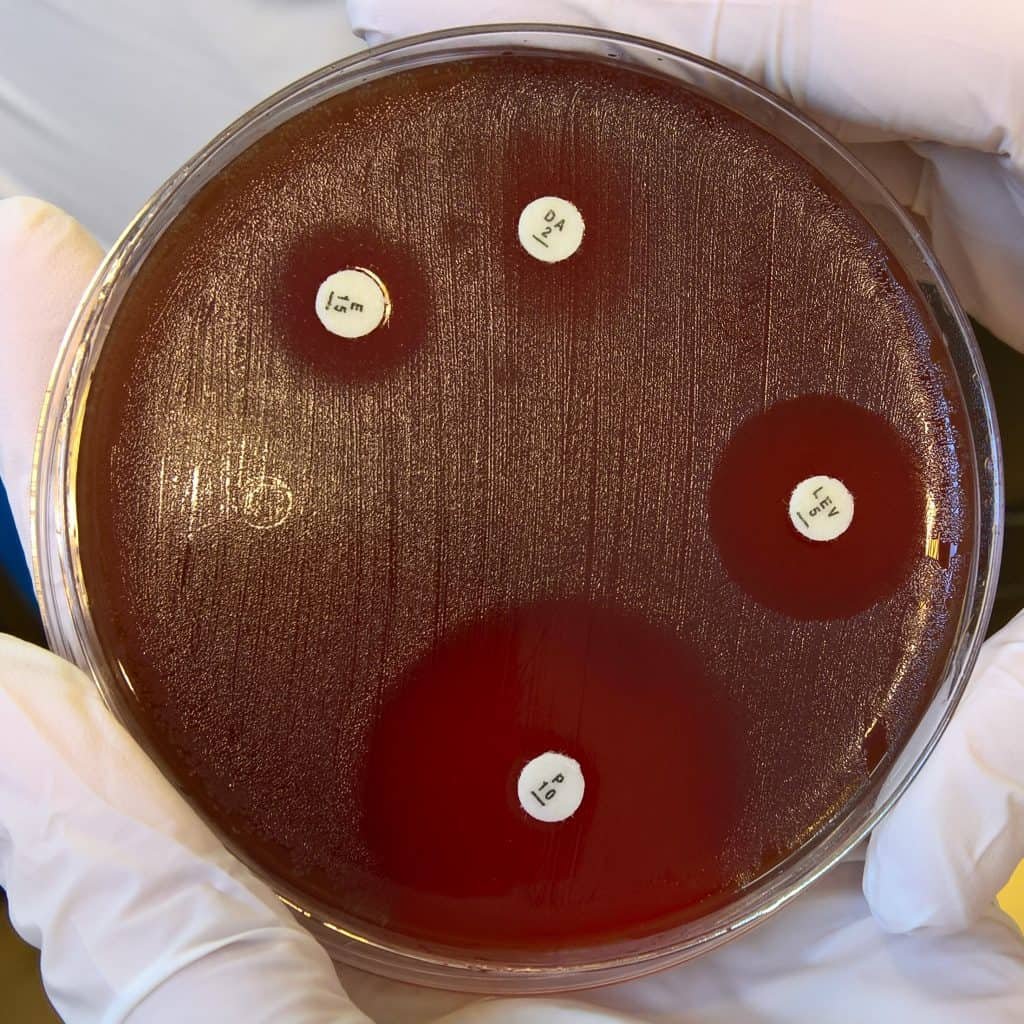
Si la CMI es muy alta, el diámetro será muy pequeño. Si es superior a concentraciones normales, el microorganismo es resistente para ese agente. Pero si es baja, el diámetro será grande. Si la concentración es inferior a las concentraciones normales en el cuerpo, el microorganismo será sensible para ese agente.
Tipos y mecanismos de resistencia
Definimos la resistencia como la capacidad de un organismo para soportar los efectos de un agente quimioterápico. Hay algunos patógenos que han desarrollado resistencias a prácticamente todos los agentes quimioterápicos conocidos, como algunas cepas de Stafilococcus aureus MRSA (Stafilococcus aureus resistente a meticilina). La meticilina es una penicilina resistente a β-lactamasas.
Mecanismos de adquisición de resistencias. La mayor parte de las resistencias son debidos a intercambios genéticos. Estos genes provienen sobre todo de la necesidad de protección que precisan los organismos productores de estos antibióticos. Una misma bacteria puede desarrollar varios mecanismos de resistencia frente a un mismo o a varios antibióticos. De un mismo modo que un mismo antibiótico puede ser desactivado por diversos mecanismos de varias especies bacterianas.
Además, los mutantes resistentes surgen de forma espontánea. Luego, esas mutaciones se hacen predominantes por la presión selectiva de los antibióticos que hacen que vayan desapareciendo paulatinamente las bacterias sensibles. Así van predominando los resistentes. Aquí no solo están implicados los antibióticos utilizados en medicina, sino los empleados en veterinaria que se usan en los piensos para poder acelerar el proceso de comercialización de los animales. Para destruir o inhibir a los microorganismos, los antimicrobianos deben atravesar al patógeno y luego deben fijarse a su diana de acción.
Tipos de resistencia
Resistencia natural o innata. Es la resistencia con la que el patógeno "nace", la que tiene de serie.
- Carecen de diana de acción. Los micoplasmas no tienen pared celular, por lo que van a ser resistentes a los antibióticos que afecten a la pared celular.
- Son impermeables al agente, evitan su penetración. La mayoría de las GRAM- no resultan afectadas por la penicilina G ya que no puede atravesar la membrana externa de las GRAM-. No le permite llegar al peptidoglicano adyacente. También las micobacterias tienen una pared rica en lípidos que impiden que entren muchos agentes al interior de la célula: esto les confiere una elevada impermeabilidad.
Resistencia adquirida. Es la más importante desde el punto de vista químico. Es debida a la modificación de la carga genética de la bacteria. Puede ser debida a:
- Mutación cromosómica. Puede ir seguida de la selección de los mutantes resistentes. La mutación es espontánea (aunque no son muy frecuentes) y puede hacer a la bacteria resistente a un determinado fármaco. Habitualmente causan un cambio en la diana de acción del agente/ antibiótico.
- Transferencia genética (plásmidos R). Es la más preocupante. Se basa en la transferencia de plásmidos, trasposones, etc. Los plásmidos pueden portar uno o varios genes que confieren resistencia. A menudo, codifican enzimas que inactivan al agente, que lo bombean fuera, o impiden su incorporación dentro de la célula. Una vez que una bacteria posee genes de resistencia estos genes pueden transferirse con bastante rapidez de unas células a otras a través de los mecanismos normales de transferencia o de intercambio de genes (conjugación, transducción, transformación,...). Las bacterias se hacen resistentes desarrollando mecanismos que básicamente impiden que ese fármaco ejerza su acción:
- Inactivando al antibiótico mediante enzimas bacterianos:
- Destrucción. Por β-lactamasas, por ejemplo, que rompen el anillo β-lactámico. Son las más importantes. Esta enzima puede ser producida por diversos microorganismos.
- Modificación. Por fosforilación, acetilación, adenilación, etc. Hay organismos que producen enzimas que pueden modificar al agente/antibiótico.
- Modificaciones bacterianas que impiden el contacto del antibiótico con la diana:
- Mutaciones en las porinas o alteración de los sistemas de transporte. En la pared de algunas GRAM- hay lo que se denomina porinas: algunas producen mutaciones en esas porinas, lo que impide la entrada de algunos antibióticos. Otras modifican el sistema de transporte de ese antibiótico por la membrana, evitando así que entre al interior.
- Salida por expulsión masiva. A veces, aunque entren, los expulsan inmediatamente, de manera que no alcanzan la concentración necesaria para que sea efectivo. Poseen mecanismos de expulsión activa. Esta expulsión esta llevada a cabo por las translocasas (o bombas de flujo o de multiresistencia a fármacos) que son unas proteínas de membrana. Son relativamente inespecíficas. Muchas son antiporte: expulsan el antibiótico e introducen un protón. Este es el mecanismo de resistencia a tetraciclina más importante entre las enterobacterias.
- Alteración de la diana impidiendo o dificultando la acción del antibiótico:
- Modificaciones. Se pueden modificar las PBP’s que son necesarias para la formación de la pared, formando resistencia a penicilinas. También, modificar la ruta de síntesis del ácido fólico y generar resistencia a sulfamidas. O se puede alterar la subunidad β de la RNA-polimerasa y se fomaría resistencia a rifamicinas.
- Aumento de la producción. De la diana o del producto final. Por ejemplo, resistencia a sulfamidas: algunos producen mucho acido fólico (producto final de la ruta) por lo que aunque aumente la concentración de las sulfamidas no se ven afectadas, contrarrestan su efecto.
- Reducción de la diana. Como la resistencia a polienos: se reduce la producción de los esteroles (entre los que está el ergosterol) por lo que los polienos tienen menos diana sobre la que actuar. Son menos eficaces al tener menos diana.
- Desarrollo de una ruta bioquímica resistente. Las bacterias pueden usar una vía alternativa para evitar la etapa o la secuencia inhibida por el agente. Por ejemplo, algunas bacterias son resistentes a las sulfamidas porque modifican su metabolismo incorporando el acido fólico que encuentran en el entorno, así no lo tienen que sintetizar, por lo que no se ven afectadas en su ruta de síntesis.
- Inactivando al antibiótico mediante enzimas bacterianos:
Prevención de resistencias y búsqueda de nuevos productos antimicrobianos
Como un mismo plásmido puede portar genes de resistencia a varios fármacos, una población de bacterias patógenas se puede volver resistente a varios fármacos a la vez, formando así cepas multirresistentes. Incluso cuando el paciente ha sido mal tratado con un agente puede desarrollar cepas multirresistentes, aunque se le haya tratado con un solo agente de los que ha desarrollado resistencia. El resultado va a ser una alteración de la microbiota endógena y como consecuencia se pueden desarrollar patógenos multirresistentes. Se llega a una sobreinfección.
Ejemplo: el desarrollo de Clostridium difficile en individuos sanos constituye una parte pequeña de la microbiota intestina. Puede provocar una colitis pseudomembranosa cuando el paciente recibe un tratamiento que destruye muchas bacterias intestinales pero no la destruye a ella. Al no haber competidores prolifera y produce una toxina que estimula la excreción de una pseudomembrana por parte de las células intestinales. Puede llegar a causar la muerte del paciente. Son bastante frecuentes la sobreinfecciones por hongos, sobre todo por Candida albicans.
De hecho, las formas resistentes a los antibióticos ya se han convertido en un grave problema de salud pública del que hay que tomar conciencia. Para evitar las resistencias, y empeorar esta situación, se deben tener en cuenta una serie de recomendaciones:
- Evitar un uso indiscriminado de fármacos.
- Tratamiento completo: dosis altas y periodos de tiempo largos.
- Terapia combinada. Hay que tener en cuenta que ambos fármacos no tengan efectos antagónicos. Deben tener efectos sinérgicos.
- Aislar e identificar al patógeno, realizar pruebas de sensibilidad y emplear el fármaco de espectro reducido adecuado. El de amplio espectro va a afectar a la microbiota, ya que es menos específico que los de espectro reducido.
- Desarrollar nuevas estrategias o reimplementar algunas antiguas, como la terapia con bacteriófagos.
