Qué sabemos sobre el hongo negro (mucormicosis)
El hongo negro o mucormicosis ha cogido relevancia en las últimas semanas a nivel mundial, especialmente en India y América Latina. Pero ¿que sabemos sobre esta enfermedad? Vamos a responder las preguntas más comunes que se están haciendo sobre este patógeno.
Índice de contenidos
¿Qué es el "hongo negro"?
En este caso, nos referiremos a la enfermedad causada por hongos patógenos, que provocan la mucormicosis. Y es que también hay otro hongo negro, llamado Boletus aereus, inocuo y comestible, del que hablaremos en otro artículo.
La mucormicosis es una infección causada por hongos; de manera local, más coloquial, es conocida como hongo negro. La mucormicosis es un tipo de zigomicosis (o cigomicosis). Las zigomicosis son infecciones provocadas por hongos filamentosos presentes en muchos ambientes; concretamente, de la clase Zigomicetos. Dentro de esta clase aparece el órden Mucorales; como ya habrás podido deducir, las infecciones causadas por las especies de este órden se llaman mucormicosis. Así sería la etimología (origen) de esta palabra:
mucor (orden Mucorales) + mico (hongo) + osis (enfermedad, patología)
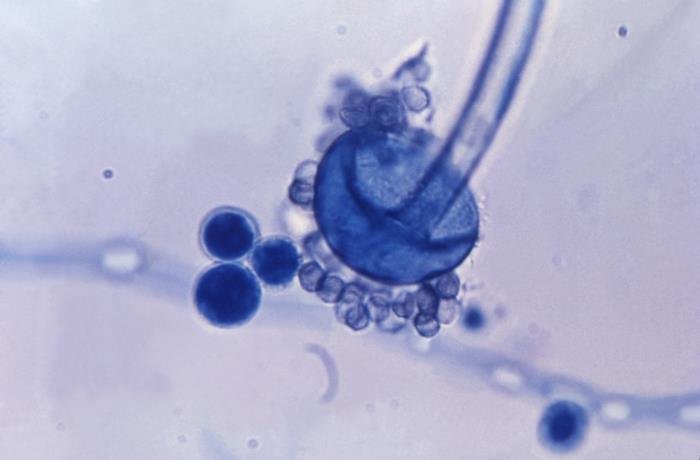
Dentro del orden Mucorales, aparecen diversas especies que, en las condiciones apropiadas, pueden ser patógenas. Los géneros Mucor, Absidia y Rhizopus (entre otros) entran en el orden Mucorales, y pueden provocar mucormicosis. En la siguiente imagen se puede observar a la especie Rhyzopus oryzae.

¿A quién afecta? Causas de la mucormicosis
El hongo negro es causado por hongos mucorales que son patógenos oportunistas. Esto quiere decir que solo infectarán a pacientes con el sistema inmune debilitado o comprometido. Han aparecido casos donde la mucormicosis ha afectado a enfermos con diabetes o COVID-19, como veremos más adelante. Entonces, si no tienes ninguna enfermedad o síndrome, puedes tranquilizarte, el hongo negro no te puede afectar. Lo mejor que puedes hacer es mantener correctamente tu sistema inmune, ya que genera una buena respuesta frente a estos hongos en condiciones normales.
Por cierto, la mucormicosis no es contagiosa; solo afecta a quienes reunen las condiciones para ser infectados. Ahora bien, estos hongos aparecen en muchos ambientes, también en el aire, por lo que sí que deben tener más cuidado aquellas personas susceptibles de ser afectadas por esta infección. En especial, hay que llevar cuidado en ambientes con materia orgánica o estiércol, además de limpiar bien cualquier herida abierta, ya que puede ser una puerta de entrada al organismo para estos hongos.
El hongo negro y COVID-19
En este último año han aparecido muchos casos de mucormicosis. Lo que tenían en común los pacientes es el haber pasado el COVID-19 recientemente, así parece que hay una asociación entre la mucormicosis y el COVID-19.
Uno de los factores de riesgo para la micormicosis es la falta de células fagocíticas; en otras palabras, mal funcionamiento del sistema inmune. Esto puede ocurrir por diversas razones, pero en el caso de COVID-19, parece ser que en países como India se ha tratado a esta infección vírica con esteroides. Además, también hay que tener en cuenta que la India tiene la segunda tasa de diabetes más alta del mundo.
Los esteroides alteran el comportamiento de las células fagocíticas. En concreto se usaban corticosteroides para el tratamiento de COVID-19, que tienen efectos inmunosupresores. Esto puede afectar al comportamiento de los macrófagos y neutrófilos, las células fagocíticas, a su capacidad de fagocitar hongos (valga la redundancia). Así se cumpliría el requisito principal que hemos dicho para sufrir esta infección, tener el sistema inmune debilitado.
La diabetes tiene un comportamiento similar, ya que provoca un descenso de la actividad fagocítica, según el estudio llevado a cabo por Lecube et al., 2011. Otra cosa a tener en cuenta es lo mostrado por un estudio de la Universidad de Warwick. El sistema inmune detecta a los patógenos por medio de agentes especializados que reconocen ciertos azúcares (como la fructosa o la manosa) de los antígenos; aparecen en su superficie. Ahora bien, este mecanismo de detección de antígenos queda inhabilitado en caso de que los niveles de ázucar sean muy altos. De esta forma, las personas que sufren de diabetes tienen mayor predisposición a sufrir infecciones.
Síntomas del hongo negro
La mucormicosis puede afectar a varias zonas del cuerpo humano, así que los síntomas varían en función de la parte del cuerpo dañada. Así las mucormicosis se pueden clasificar en:
- Mucormicosis rinocerebral. Es la más común. Los síntomas más comunes son la fiebre y el dolor sinusal (dolor en los senos paranasales: frente, mejillas, y alrededor de los ojos). En caso de infección de la cavidad ocular aparece la exoftalmia, prominencia exagerada del globo ocular, y puede llevar a una pérdida de la visión. Además, la infección puede destruir los huesos faciales (senos paranasales, paladar...) por lo que es necesaria la cirugía para extraer el tejido infectado (que aparece de color negro). Pero nos centraremos en ellos más adelante. Si hay infección en el cerebro pueden aparecer convulsiones, parálisis, e incluso coma.
- Mucormicosis pulmonar. Afecta a los pulmones, causando fiebre alta, tos y disnea (dificultad para respirar).
- Mucormicosis cutánea. Puede aparecer en heridas en la piel, por lo que esta puede aparecer inflamada, enrojecida e hinchada. Se pueden formar ampollas o úlceras. El hongo entra al torrente sanguíneo y puede formar coágulos que impiden la correcta irrigación de la sangre a los tejidos. Como consecuencia, el tejido muere, y se vuelve de color negro. Además, puede aparecer fiebre.
Aparte de estas, pueden aparecer otros tipos de mucormicosis, como gastrointestinal o diseminada, pero son menos comunes.
Las imágenes de pacientes con estas mucormicosis no son muy agradables. No obstante, si tienes mucho interés, puedes ver la siguiente imagen del CDC de una paciente con mucormicosis rinocerebral o la de la mucormicosis de este paciente (Manual MSD). Ya advierto que no son muy agradables de ver, pero tu decides si verlas o no. 😉
Diagnóstico y tratamiento de la mucormicosis
Dependiendo de la zona afectada, el tratamiento puede ser solo con fármacos, o incluso puede hacer falta cirugía.
En cualquier caso, lo más importante es el diagnóstico temprano de la enfermedad, lo que permitirá generar un tratamiento adecuado rapidamente, evitando males mayores.
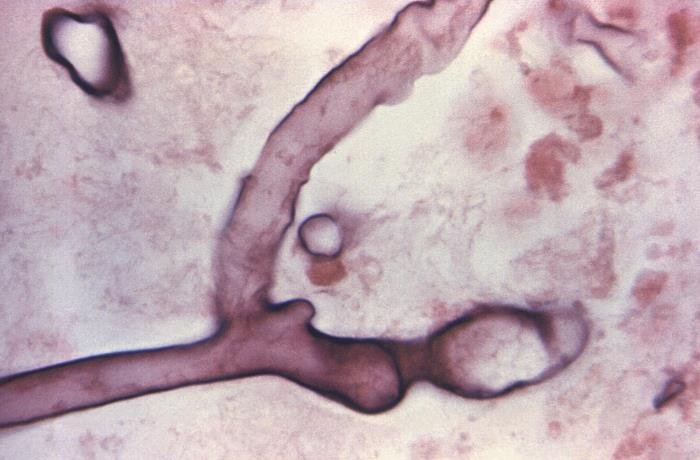
Para el diagnóstico se puede hacer una siembra del tejido infectado buscando presencia fúngica. En concreto, se intenta encontrar hifas anchas no septadas, características de especies causantes de mucormicosis. Se puede coger una muestra para su visión al microscopio, aunque también se puede notar la presencia de hongos en el mismo cultivo.
Respecto al tratamiento, el principal fármaco usado en estos casos es un antimicótico (antifúngico), la anfotericina B, aunque también se puede usar isavuconazol. Además, también hay que controlar la enfermedad subyacente en caso de aquellos pacientes que mostraban una patología previa.
En caso de que haya tejido infectado (ni que decir si hay tejido necrótico, muerto) éste debe ser retirado inmediatamente. Esto se hace mediante una intervención quirúrgica. De ahí la importancia de un diagnóstico temprano, ya que así se puede evitar posibles desfiguraciones en la cara o el cuerpo, o incluso la muerte.
Conclusiones
- El hongo negro es la forma coloquial de nombrar a la mucormicosis.
- La mucormicosis afecta a personas con el sistema inmune debilitado. No es contagiosa.
- La relación de la mucormicosis y el COVID-19 viene por la debilidad del sistema inmune de aquellos pacientes que acabaron de pasar la infección vírica. También puede afectar el tratamiento recibido (esteroides) o si tenían alguna patología previa.
- Los síntomas varían en función de la zona afectada. Para evitar males mayores, es necesario un rápido diagnóstico y tratamiento.
