El hongo negro o mucormicosis ha cogido relevancia en las últimas semanas a nivel mundial, especialmente en India y América Latina. Pero ¿que sabemos sobre esta enfermedad? Vamos a responder las preguntas más comunes que se están haciendo sobre este patógeno.
Índice de contenidos
¿Qué es el "hongo negro"?
En este caso, nos referiremos a la enfermedad causada por hongos patógenos, que provocan la mucormicosis. Y es que también hay otro hongo negro, llamado Boletus aereus, inocuo y comestible, del que hablaremos en otro artículo.
La mucormicosis es una infección causada por hongos; de manera local, más coloquial, es conocida como hongo negro. La mucormicosis es un tipo de zigomicosis (o cigomicosis). Las zigomicosis son infecciones provocadas por hongos filamentosos presentes en muchos ambientes; concretamente, de la clase Zigomicetos. Dentro de esta clase aparece el órden Mucorales; como ya habrás podido deducir, las infecciones causadas por las especies de este órden se llaman mucormicosis. Así sería la etimología (origen) de esta palabra:
mucor (orden Mucorales) + mico (hongo) + osis (enfermedad, patología)
Dentro del orden Mucorales, aparecen diversas especies que, en las condiciones apropiadas, pueden ser patógenas. Los géneros Mucor, Absidia y Rhizopus (entre otros) entran en el orden Mucorales, y pueden provocar mucormicosis. En la siguiente imagen se puede observar a la especie Rhyzopus oryzae.
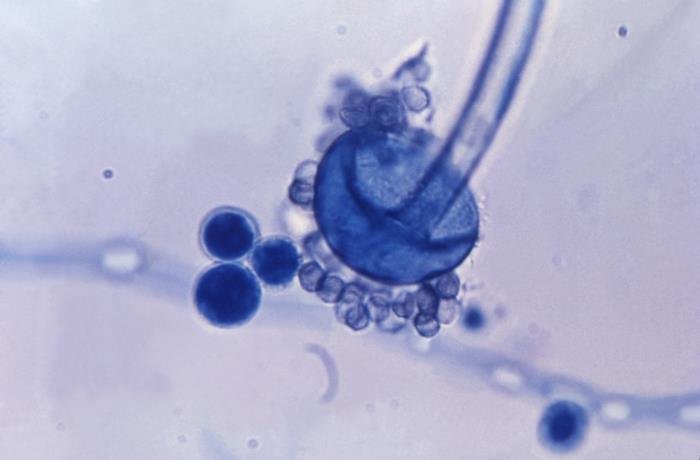
¿A quién afecta? Causas de la mucormicosis
El hongo negro es causado por hongos mucorales que son patógenos oportunistas. Esto quiere decir que solo infectarán a pacientes con el sistema inmune debilitado o comprometido. Han aparecido casos donde la mucormicosis ha afectado a enfermos con diabetes o COVID-19, como veremos más adelante. Entonces, si no tienes ninguna enfermedad o síndrome, puedes tranquilizarte, el hongo negro no te puede afectar. Lo mejor que puedes hacer es mantener correctamente tu sistema inmune, ya que genera una buena respuesta frente a estos hongos en condiciones normales.
Por cierto, la mucormicosis no es contagiosa; solo afecta a quienes reunen las condiciones para ser infectados. Ahora bien, estos hongos aparecen en muchos ambientes, también en el aire, por lo que sí que deben tener más cuidado aquellas personas susceptibles de ser afectadas por esta infección. En especial, hay que llevar cuidado en ambientes con materia orgánica o estiércol, además de limpiar bien cualquier herida abierta, ya que puede ser una puerta de entrada al organismo para estos hongos.
El hongo negro y COVID-19
En este último año han aparecido muchos casos de mucormicosis. Lo que tenían en común los pacientes es el haber pasado el COVID-19 recientemente, así parece que hay una asociación entre la mucormicosis y el COVID-19.
Uno de los factores de riesgo para la micormicosis es la falta de células fagocíticas; en otras palabras, mal funcionamiento del sistema inmune. Esto puede ocurrir por diversas razones, pero en el caso de COVID-19, parece ser que en países como India se ha tratado a esta infección vírica con esteroides. Además, también hay que tener en cuenta que la India tiene la segunda tasa de diabetes más alta del mundo.
Los esteroides alteran el comportamiento de las células fagocíticas. En concreto se usaban corticosteroides para el tratamiento de COVID-19, que tienen efectos inmunosupresores. Esto puede afectar al comportamiento de los macrófagos y neutrófilos, las células fagocíticas, a su capacidad de fagocitar hongos (valga la redundancia). Así se cumpliría el requisito principal que hemos dicho para sufrir esta infección, tener el sistema inmune debilitado.
La diabetes tiene un comportamiento similar, ya que provoca un descenso de la actividad fagocítica, según el estudio llevado a cabo por Lecube et al., 2011. Otra cosa a tener en cuenta es lo mostrado por un estudio de la Universidad de Warwick. El sistema inmune detecta a los patógenos por medio de agentes especializados que reconocen ciertos azúcares (como la fructosa o la manosa) de los antígenos; aparecen en su superficie. Ahora bien, este mecanismo de detección de antígenos queda inhabilitado en caso de que los niveles de ázucar sean muy altos. De esta forma, las personas que sufren de diabetes tienen mayor predisposición a sufrir infecciones.
Síntomas del hongo negro
La mucormicosis puede afectar a varias zonas del cuerpo humano, así que los síntomas varían en función de la parte del cuerpo dañada. Así las mucormicosis se pueden clasificar en:
- Mucormicosis rinocerebral. Es la más común. Los síntomas más comunes son la fiebre y el dolor sinusal (dolor en los senos paranasales: frente, mejillas, y alrededor de los ojos). En caso de infección de la cavidad ocular aparece la exoftalmia, prominencia exagerada del globo ocular, y puede llevar a una pérdida de la visión. Además, la infección puede destruir los huesos faciales (senos paranasales, paladar...) por lo que es necesaria la cirugía para extraer el tejido infectado (que aparece de color negro). Pero nos centraremos en ellos más adelante. Si hay infección en el cerebro pueden aparecer convulsiones, parálisis, e incluso coma.
- Mucormicosis pulmonar. Afecta a los pulmones, causando fiebre alta, tos y disnea (dificultad para respirar).
- Mucormicosis cutánea. Puede aparecer en heridas en la piel, por lo que esta puede aparecer inflamada, enrojecida e hinchada. Se pueden formar ampollas o úlceras. El hongo entra al torrente sanguíneo y puede formar coágulos que impiden la correcta irrigación de la sangre a los tejidos. Como consecuencia, el tejido muere, y se vuelve de color negro. Además, puede aparecer fiebre.
Aparte de estas, pueden aparecer otros tipos de mucormicosis, como gastrointestinal o diseminada, pero son menos comunes.
Las imágenes de pacientes con estas mucormicosis no son muy agradables. No obstante, si tienes mucho interés, puedes ver la siguiente imagen del CDC de una paciente con mucormicosis rinocerebral o la de la mucormicosis de este paciente (Manual MSD). Ya advierto que no son muy agradables de ver, pero tu decides si verlas o no. 😉
Diagnóstico y tratamiento de la mucormicosis
Dependiendo de la zona afectada, el tratamiento puede ser solo con fármacos, o incluso puede hacer falta cirugía.
En cualquier caso, lo más importante es el diagnóstico temprano de la enfermedad, lo que permitirá generar un tratamiento adecuado rapidamente, evitando males mayores.
Para el diagnóstico se puede hacer una siembra del tejido infectado buscando presencia fúngica. En concreto, se intenta encontrar hifas anchas no septadas, características de especies causantes de mucormicosis. Se puede coger una muestra para su visión al microscopio, aunque también se puede notar la presencia de hongos en el mismo cultivo.
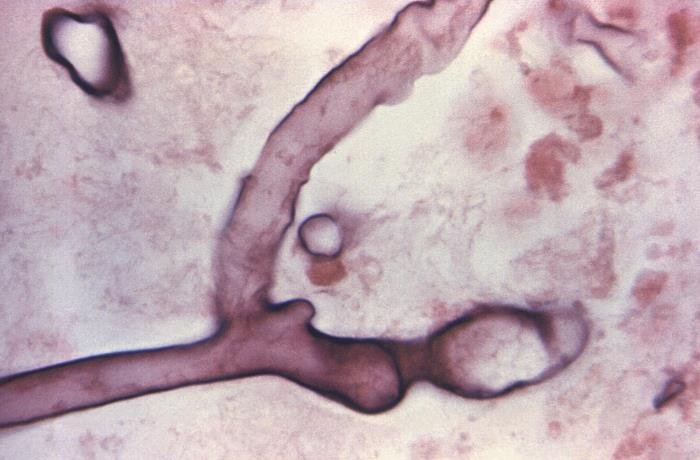
Respecto al tratamiento, el principal fármaco usado en estos casos es un antimicótico (antifúngico), la anfotericina B, aunque también se puede usar isavuconazol. Además, también hay que controlar la enfermedad subyacente en caso de aquellos pacientes que mostraban una patología previa.
En caso de que haya tejido infectado (ni que decir si hay tejido necrótico, muerto) éste debe ser retirado inmediatamente. Esto se hace mediante una intervención quirúrgica. De ahí la importancia de un diagnóstico temprano, ya que así se puede evitar posibles desfiguraciones en la cara o el cuerpo, o incluso la muerte.
Conclusiones
- El hongo negro es la forma coloquial de nombrar a la mucormicosis.
- La mucormicosis afecta a personas con el sistema inmune debilitado. No es contagiosa.
- La relación de la mucormicosis y el COVID-19 viene por la debilidad del sistema inmune de aquellos pacientes que acabaron de pasar la infección vírica. También puede afectar el tratamiento recibido (esteroides) o si tenían alguna patología previa.
- Los síntomas varían en función de la zona afectada. Para evitar males mayores, es necesario un rápido diagnóstico y tratamiento.
Por lo que conocemos actualmente hay dos rutas por las que se puede propagar el COVID-19.
Índice de contenidos
Ruta fecal-oral
Esta ruta ocurre cuando hay bebidas o alimentos contaminados con restos fecales con el virus. La contaminación del agua por heces fecales es la forma más común de la ruta fecal-oral. También puede transmitirse por el consumo de carne cruda o poco hecha.
Es la forma menos común de transmisión de este virus. Además, debido a que la mayoría de países cuentan con sistemas de agua y alimentación seguros, el riesgo es más bajo aún en países desarrollados. De todas formas, hay que comentarla. Este es un motivo más para lavarse las manos después de usar el baño y antes de comer.
Ruta respiratoria
Mediante estornudos o la tos. El virus puede trasladarse hasta 2 metros. Cuando cae a una superficie puede mantenerse activo durante 24 horas, aunque hay estudios que han visto que pueden durar hasta 9 días. Además, el virus puede permanecer activo en el aire durante 3 horas. Y aun si no se tienen síntomas, una persona infectada puede transmitir el virus mediante tos o estornudos. De ahí la importancia de taparse cuando se tose o estornuda.
Si pasas por una zona donde el aire contenga carga viral, o si tocas con las manos alguna superficie con el virus y luego te pasas las manos a la cara es muy probable que acabes infectado. El virus puede entrar por las mucosas de ojos, nariz o boca, y de allí puede ir al sistema respiratorio. Por todo esto, es bueno usar mascarilla y, si se puede, cubrir los ojos con gafas cerradas, o, al menos, gafas normales, si se tiene que salir a la calle o si se está cuidando de una persona infectada.
Comienza la batalla: SARS-CoV-2 vs Homo sapiens sapiens
Una vez el virus entra al sistema respiratorio, SARS-CoV-2 ataca a los alvéolos. Los alvéolos están formados por dos tipos de células: neumocitos tipo 1 y tipo 2. Los neumocitos tipo 1 son planos; permiten la difusión de los gases hacia la sangre. Los neumocitos tipo 2 tienen forma cúbica; producen el surfactante pulmonar. El surfactante pulmonar tiene como función facilitar el intercambio de los gases respiratorios. Así, se mezcla con agua, reduciendo su tensión superficial, reduciendo la presión, y formando una fina capa que recubre toda la superficie alveolar.

SARS-CoV-2 se une a los neumocitos tipo 2. Los coronavirus tienen proteínas S (de pico) que, entre otras, facilitan el proceso de entrada al huésped, además de dar su forma característica a los coronavirus. SARS-CoV-2 se une a los neumocitos tipo 2 por sus receptores ACE-2 (o ECA-2: enzima convertidora de angiotensina 2). Tras la unión a estos receptores, el virus ejecuta su ciclo de replicación viral. En esencia, durante este proceso el virus forma proteínas y material genético con la maquinaria del hospedador; este material se unirá para formar más virus (entre 10.000 y 100.000) que se liberarán al exterior (aquí tienes explicada la replicación viral con mayor profundidad). Este proceso provoca la destrucción del neumocito.
La enzima convertidora de angiotensina 2 interviene en la regulación de la tensión arterial y la secreción de insulina. De ahí que haya mayor riesgo para personas con diabetes e hipertensión.
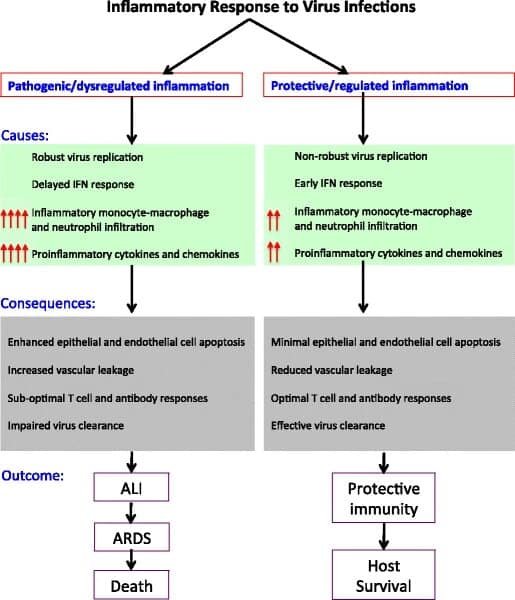
Por supuesto, ante esto, el cuerpo humano va a responder. Y en esencia, el cuerpo puede hacerlo de dos formas: con inflamación controlada o no controlada. Sí, la buena es la controlada.
Si hay una respuesta temprana de los interferones (IFNs), el virus no se podrá replicar "a gusto", y el resto de respuestas del cuerpo (que veremos a continuación) ocurrirán, sí, pero de forma equilibrada, y así el daño al cuerpo será mínimo. Tendremos una respuesta protectiva y seguiremos adelante habiendo presentado síntomas reducidos, o incluso sin haber presentado síntomas.
¿Cuáles son esas respuestas del cuerpo contra los virus? Para empezar, se liberarán mediadores de la inflamación. Estos mediadores llamarán a los macrófagos, que secretarán citoquinas: compuestos como las interleucinas IL-1 y IL-6, y el factor de necrosis tumoral alfa (TNF-α). Estos compuestos van al torrente sanguíneo y provocan la vasodilatación y el aumento de la permeabilidad capilar. La liberación de estos compuestos de manera descontrolada da lugar a un evento llamado 'tormenta de citoquinas' que puede ocasionar muchos problemas.
IL-1, IL-6 y TNF-α pueden viajar por la sangre hacia el sistema nervioso central. Su presencia manda al hipotálamo a producir prostaglandinas (tales como PGE2) que aumenta la temperatura corporal (fiebre). La fiebre es el síntoma que aparece con mayor frecuencia en los pacientes con COVID-19.
La vasodilatación y el aumento de la permeabilidad capilar provoca que el plasma celular vaya hacia fuera y que se filtre en los espacios intersticiales, pudiendo también entrar en los alvéolos. Todo ese fluido queda alrededor de los alvéolos, tratando de comprimirlos, y, como ya hemos dicho, cabe la posibilidad de que entre. ¿Qué pasa si entra todo ese líquido al alvéolo? ¿Cómo afecta a la producción y concentración del surfactante? Esto puede provocar un edema pulmonar, exceso de líquido en los pulmones, que dificulta la respiración.
El surfactante se ahoga, por lo que la tensión superficial aumenta (¿recuerdas que el surfactante reduce la tensión superficial?) y esto provoca el colapso de los alvéolos. Además, recuerda todo el líquido que queda alrededor del alvéolo; se impide el intercambio de gases y esto puede llevar a la hipoxemia (disminución anormal de la presión parcial de oxígeno en la sangre arterial) y a que nos cueste respirar. Piénsalo, tenemos que abrir un alvéolo colapsado por dentro y por fuera; esto es muy difícil; esto es lo que provoca la disnea (dificultad para respirar).
¿Recuerdas los compuestos liberados por los macrófagos? Además de lo comentado anteriormente, traen muchos neutrófilos a la zona. Estos son los compuestos que intentarán destruir el virus mediante la transmisión de especies de oxígeno reactivo (ROS) y proteasas. Si, mediante estos compuestos pueden destruir el virus, pero también pueden destruir los componentes alveolares. Sin los neumocitos tipo 1 no hay un buen intercambio de gases, y sin los neumocitos tipo 2 se pierde la producción del surfactante necesario para el correcto intercambio de gases. Al final, en el alvéolo quedarían los restos de la guerra, formando consolidaciones pulmonares (importantes para el diagnóstico en tomografías). Por supuesto, con todos esos restos no se puede intercambiar los gases correctamente, lo que puede llevar a la hipoxemia. Todos estos restos generan la fabricación de más mucosa, que provoca esa molestia en los pulmones, y con ello, la tos productiva.
¿Qué pasa si alguien tiene hipoxemia? Cómo hemos visto, esto es una baja presión de oxígeno. La presión baja de oxígeno estimula la acción de quimiorreceptores periféricos que, entre otras cosas, pueden estimular al sistema nervioso simpático (SNS) y a aumentar el ritmo cardíaco. Además, también puede aumentar la frecuencia respiratoria.
¿Que puede ocurrir si la inflamación en el pulmón es muy severa? Esta inflamación puede formarse también en otras partes del cuerpo, ocurriendo el llamado síndrome de respuesta inflamatoria sistémica (SRIS). Esto puede provocar una mayor permeabilidad a lo largo del sistema circulatorio; el volumen general de sangre se reduce, lo que causará la vasodilatación de los vasos arteriosos, y la resistencia periférica descenderá. En otras palabras, las arterias mueven menos sangre. Si baja la resistencia periférica y el volumen general de sangre la presión sanguínea se reduce, y el paciente se hipotensa. La hipotensión prolongada produce un shock séptico. Se reduce la perfusión a los diferentes órganos, lo que puede provocar un fallo multiorgánico.
Según los datos actuales, el 80% de los casos es de sintomatología leve o incluso asintomáticos. La inflamación está regulada así que no ocurren ninguno de estos síntomas graves. El 15% necesita de hospitalización. El 5% necesita cuidados intensivos.
Bibliografía
Channappanavar, R., Perlman, S. Pathogenic human coronavirus infections: causes and consequences of cytokine storm and immunopathology. Semin Immunopathol 39, 529–539 (2017). https://doi.org/10.1007/s00281-017-0629-x
La infección de COVID-19 es una realidad. Pocos son los países donde no se hayan reportado casos, y, en la mayoría de zonas, es muy probable que hayan más casos de los que las cifras oficiales dicen, ya que no se hacen tantos tests como hicieron China o Corea del Sur en su momento.
Por todo esto, es de vital importancia seguir pautas para evitar la propagación de SARS-CoV-2. A nivel colectivo, los gobiernos deben y deberán tomar decisiones difíciles para evitar una propagación masiva, que actualmente ya se está dando. Pero a nivel individual podemos ayudar a evitar la propagación de esta infección en nuestra zona. Está claro que nuestra forma de vida cambiará, que tendremos que hacer sacrificios, pero solo así podremos reducir focos de infecciones, aliviar el número de pacientes en hospitales, evitar el colapso del sistema médico, y, sí, salvar muchas vidas.
Este virus tiene un efecto letal en su mayoría frente a personas mayores, inmunodeprimidas y con enfermedades crónicas. Hay que cuidar especialmente a estos grupos, y por ello es importante evitar el contagio; este virus tiene una tasa de transmisión alta. Pero es que no es solo por la salud de estos grupos. Aún no estando en esos grupos no se debería tomar a broma este virus; sólo frente a niños de entre 0-9 años este virus (a día de hoy) ha demostrado no ser letal. El porcentaje de mortalidad fuera de los grupos de riesgo es bastante bajo; aun así, hay que tener cuidado.
Índice de contenidos
Medidas para prevenir COVID-19
He aquí una serie de medidas que tomar para prevenir contagios de COVID-19.
Lavado de manos. La higiene es muy importante para prevenir infecciones. Es mejor lavarse las manos con agua y jabón, aunque si no puedes hacerlo, los geles desinfectantes basados en alcohol son una buena opción. Lávate las manos especialmente antes y después de salir de casa.
Ah, y no te olvides del móvil. De nada vale limpiarte las manos si luego tu móvil está sucio. Usa alcohol o algún desinfectante en un paño o en papel de cocina. También deberías limpiar asiduamente tu laptop, tableta o cualquier aparato electrónico que uses comúnmente.
Evita llevarte las manos a la cara. SARS-CoV-2 entra al organismo por las mucosas de ojos, nariz y boca. Si tienes las manos con el virus, y te las llevas a la cara, es muy probable que cojas la infección.
Evita contactos a la hora de saludar. Otras personas podrían portar el virus aun siendo asintomáticas, así que saludos como darse la mano, darse besos... deberían ser restringidos.
No tosas ni estornudes en la mano. Mediante los estornudos (especialmente) las gotas respiratorias pueden llegar a desplazarse hasta 10 metros. En el caso de SARS-CoV-2, puede desplazarse hasta 2 o incluso 4 metros. Si estornudas en la mano, estas gotas respiratorias se posarán en tu mano, y así estarías portando el virus. Tampoco deberías estornudar sin taparte, ya que, aunque no lo veas, esas gotas respiratorias se posan en cualquier superficie. Esas superficies están con el virus, y si otra persona toca esa superficie, porta el virus (aquí se explican las interacciones entre los virus y las distintas superficies).
Lo más recomendable es toser o estornudar en un pañuelo desechable, y tirarlo inmediatamente. Pero la verdad, no siempre se tienen pañuelos a mano, o no se tienen los reflejos suficientes para hacerlo. Así que la manera más practica es toser o estornudar en la parte interna del brazo.
Fortalece tu sistema inmune. Las personas con más riesgo de mortalidad por COVID-19 son personas mayores, inmunodeprimidas y con enfermedades crónicas. Todos tienen en común una cosa: su sistema inmune es más débil que el de otras personas. (Si bien un buen sistema inmune puede no ser suficiente para prevenir COVID-19, es de vital importancia fortalecerlo; así, en la gran mayoría de casos, no será necesario hospitalizar, evitando colapsos del sistema sanitario).
Que quede claro una cosa, NO HAY NINGÚN ALIMENTO QUE PREVENGA O CURE COVID-19. Ahora bien, una dieta saludable, junto al ejercicio frecuente y dormir bien ayudará a tener un buen sistema inmune. No se puede garantizar que estas tres cosas evitarán que padezcas de COVID-19 (en especial porque al ser un virus nuevo, tu cuerpo todavía no tiene anticuerpos específicos frente a éste) pero aumenta las probabilidades de que los efectos de COVID-19 en tu organismo no sean graves.
Si tienes síntomas o si has estado en algún foco de infección, llama a emergencias. NO VAYAS AL HOSPITAL NI A URGENCIAS. Si tienes la infección puedes propagarla en dichos sitios. Además, ahora mismo, es muy probable que los hospitales sean focos de infección. Si no tienes COVID-19 y vas al hospital, es muy probable que las cojas allí. Sería muy recomendable que pidieras un análisis. Dependiendo de la zona en la que estes, te mandarán harán un análisis en casa, o te dirán que te mantengas en cuarentena (zonas con el sistema médico colapsado).
Evita salir a la calle. En especial si estás dentro de un grupo de riesgo (persona mayor, inmunodeprimida o con enfermedad crónica). También evita las visitas. Si no estás en un grupo de riesgo también deberías evitar salir a la calle lo máximo que se pueda. Si tienes que salir a la calle evita contacto cercano con otras personas y guarda las distancias.
Mantén una distancia de seguridad con otras personas. Intenta mantener al menos 1 metro de distancia con otras personas; asimismo, evita lugares concurridos en la medida de lo posible.
Usa la cabeza. Si en tu zona están cancelando clases o eventos multitudinarios es por algo. De nada sirve cancelar partidos si luego se reúnen miles de aficionados fuera del estadio. De nada sirve cancelar clases si luego todos los niños están en el parque, o todos los universitarios están en el bar, restaurantes o en discotecas. Y si cancelan clases, no es una buena idea volver a tu ciudad natal o a tu casa de la playa. Si estás infectado, puedes trasladar este problema a esa comunidad. Hay que ser prudentes y responsables. Sal a la calle para lo mínimo, evita las multitudes.

Si no estás en una zona especialmente afectada por COVID-19...
Aunque ahora mismo la situación este controlada o no hayan apenas casos, seguir todos estos consejos ayudarán a evitar posibles focos. Ya hemos visto lo que ha pasado en otras ciudades, en otros países. Toda precaución es poca. Sea que actúen las entidades gubernamentales en mayor o menor medida, cada uno puede hacer mucho por evitar la propagación de este virus. Evita lugares concurridos y se precavido. Comparte este artículo, habla de estas medidas a todo tu entorno. Cuanta más gente tome en practica estos consejos, habrán menos casos de COVID-19, menos gente en hospitales y urgencias (evitando posibles colapsos), y se salvarán más vidas.
Si estás en una zona especialmente afectada por COVID-19...
Esto ya no es una broma. Esto no es "menos que una gripe". Ya hemos visto lo que ha pasado en otros países. Italia no está lejos de España, y no es tan diferente a España. El sistema médico de ciertas regiones ha colapsado, y se están tomando decisiones muy difíciles.
Haz caso de las indicaciones. Evita salir a la calle; si lo haces, mantén las distancias. No vayas a lugares concurridos, como bares, restaurantes o discotecas. Si se toman medidas fuertes es por algo. Usa la cabeza y el sentido común. #quedateencasa
Por último, quiero acabar con una reflexión. Prácticamente todas las tiendas regentadas por personas de nacionalidad china han cerrado en mi barrio y alrededores hasta abril, aduciendo "vacaciones". ¿Vacaciones? ¿Ahora? ¿Ellos? He visto muy pocas veces cerradas esas tiendas, y desde luego, nunca por un tiempo tan largo. Su país ha sufrido este virus durante más tiempo, de primera mano, y seguro que saben cómo hay que actuar frente al virus y de lo que es capaz sin tomar las medidas oportunas. No hace falta entrar en pánico, pero si estar alertas, usar la cabeza, y aprender de los aciertos y errores de otros países.

Aclaración: llamamos SARS-CoV-2 a la especie del nuevo coronavirus; la enfermedad provocada por el virus se llama COVID-19.
Índice de contenidos
¿Qué es el coronavirus SARS-CoV-2 (COVID-19)?
El coronavirus es un virus ARN monocatenario positivo (virus +ssRNA). El tamaño de su genoma oscila entre 27 y 31 kb. Los coronavirus infectan de manera frecuente a los humanos; en especial, las cepas de coronavirus 229E, NL63, OC43 y HKU1, que provocan síntomas de un resfriado común (Habibzadeh et al., 2020). Si bien en este año se está hablando mucho del coronavirus debido a la reciente infección por el coronavirus SARS-CoV-2 (COVID-19), en el pasado, otras especies de coronavirus ya han causado infecciones graves tales como el síndrome respiratorio agudo grave (SARS). Se organizan dentro del orden Nidovirales, en la familia Coronaviridae. SARS-CoV-2 pertenece a la especie Betacoronavirus, agente infeccioso de mamíferos (Chen et al., 2020). Puedes encontrar más información sobre la familia de los coronavirus en este artículo.

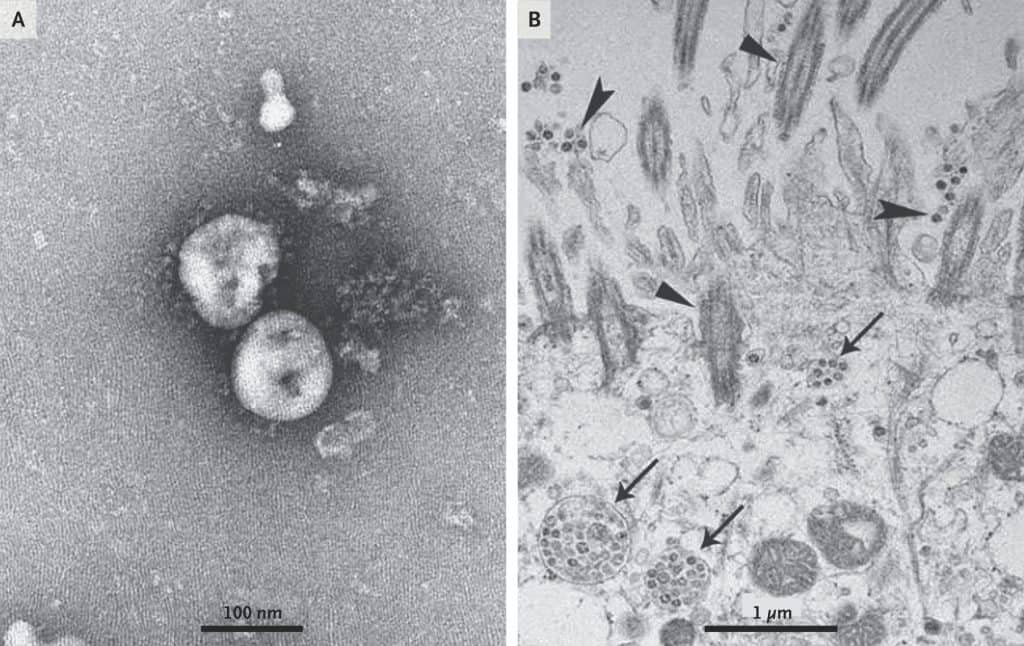
Las micrografías obtenidas del nuevo coronavirus con tinción negativa en el microscopio electrónico de transmisión muestran partículas esféricas con algún pleomorfismo. Podemos ver partículas víricas con muchos picos distintivos, que dan a los viriones el aspecto de corona. Además, se encontraron partículas víricas fuera de la célula y cuerpos de inclusión llenos de partículas víricas en secciones epiteliales del sistema respiratorio humano. La morfología observada en estas muestras concuerda con la de la familia Coronaviridae (Zhu et al., 2020).
Origen e historia de COVID-19
A finales de 2019, apareció un brote de neumonía en Wuhan, China. Se hicieron pruebas para los coronavirus SARS-CoV y MERS-CoV pero los resultados fueron negativos. La posibilidad de que esta infección fuera causada por un nuevo virus aumentaba, así que se secuenció el material genético de este virus. El resultado: un nuevo virus que no se había visto antes, con estructura genómica típica de la familia de los coronavirus, que acabó situado en la especie de los betacoronavirus. La OMS le dio el nombre provisional de nuevo coronavirus (2019 novel coronavirus en inglés, o abreviado, 2019-nCoV) (Chen et al., 2020). Se ha secuenciado todo el genoma de este virus; de hecho, su secuencia está disponible para todo el público.
Todo parece indicar que este virus apareció por primera vez en un mercado de animales vivos de Wuhan. Observando el árbol filogenético de los coronavirus, se ve que este nuevo virus esta más cerca de los Murciélago coronavirus similar al SARS ZC45 y ZXC21 (bat-SL-CoV ZC45 y bat-SL-CoV ZXC21), así que el origen más plausible de este virus parece ser el murciélago (Chen et al., 2020). Probablemente, el virus se originó por una mutación en la glicoproteína spyke, adquiriendo así la habilidad de infectar humanos (Giovanetti et al., 2020).
Los principales síntomas del nuevo coronavirus son fiebre, malestar general y tos seca. En menor medida aparece la dificultad para respirar y distrés respiratorio (Lu et al., 2020). Los primeros casos confirmados del nuevo coronavirus tenían un punto en común: neumonía viral. Menos de un tercio de los casos padecían distrés respiratorio. El número de muertes por causa de la neumonía estaba sobre el 3%. Hay que añadir que la mayoría de fallecidos tenían enfermedades que comprometían su sistema inmune, tales como hipertensión, diabetes o enfermedades cardiovasculares (Chen., 2020).
A día de 20 de enero de 2020, se habían confirmado 291 casos de infectados por este nuevo coronavirus en China; 270 casos en Wuhan y 21 en Pekín, Shanghai y Guangdong; además de 4 casos en otros países; 2 casos en Tailandia, 1 en Japón y 1 en Corea del Sur. Todos los casos de infección tenían algo en común: dos semanas antes de la aparición de síntomas, todas estas personas vivían en Wuhan o estaban de visita a esa ciudad. En Wuhan se reportaron 6 muertes y 63 pacientes con síntomas severos. De entre los seis muertos, cuatro pacientes tenían más de 60 años y tenían ya otras enfermedades antes de contraer el virus, tales como disfunción renal y enfemerdades cardiovaculares y hepáticas (Chen et al., 2020).
El jueves 30 de enero de 2020, la OMS declaró la situación de emergencia internacional por el brote del coronavirus.
A día de 31 de enero de 2020, se habían reportado 14.628 casos confirmados de pacientes con el nuevo coronavirus, con 14.451 casos en China y diversos pacientes infectados alrededor del mundo, pero especialmente en Japón, Tailandia, Singapur, Corea del Sur, Hong Kong, Australia y Taiwan. En Europa se reportaron casos, primero en Alemania y Francia, y más tarde en Italia y España. El número de fallecidos a causa del virus era de 305 y el número de recuperados ascendió a 348 (Giovanetti et al., 2020).
El primer caso de coronavirus en Alemania mostró que el virus se puede trasmitir aun cuando la persona infectada no tiene síntomas. Este hombre, sin ninguna enfermedad previa, presentó resfriado, dolor de garganta y mialgia (dolor muscular). Al siguiente día desarrolló fiebre y tos productiva. Días antes se reunió con una colega china que no había presentado síntomas de infección previamente, si bien en su vuelta a China dio positivo en el nuevo coronavirus. El paciente alemán se recuperó a los pocos días (Rothe et al., 2020).
El día 11 de febrero de 2020 la OMS cambió el nombre al nuevo coronavirus, pasándose a llamar SARS-CoV-2, y la enfermedad, COVID-19 (en inglés: "co" - corona, "vi" - virus, "d" - disease [enfermedad]).
A día 14 de febrero de 2020, la OMS confirmó 49.053 casos a nivel mundial, de los cuales 48.548 han sido en China y ya hay 1.381 muertes confirmadas en este país. Fuera de China hay 505 casos confirmados en 24 países y hay 2 fallecidos.
A día 18 de febrero de 2020, se han confirmado 73.337 casos a nivel mundial, de los cuales 72.439 han sido en China y ya hay 1.875 muertes confirmadas en este país. El nuevo de pacientes recuperados asciende a 12.994. Fuera de China hay 898 casos confirmados, 5 fallecidos y 136 pacientes recuperados.
A día 24 de febrero de 2020, se han confirmado 79.434 casos a nivel mundial, de los cuales 77.150 han sido en China y ya hay 2.593 muertes confirmadas en este país. El nuevo de pacientes recuperados asciende a 24.875. Fuera de China hay 898 casos confirmados, 5 fallecidos y 136 pacientes recuperados. Se puede observar el número actual de personas infectadas y recuperadas del coronavirus mediante el seguimiento de la infección que ha hecho la Universidad John Hopkins.
El día 11 de marzo de 2020 la Organización Mundial de la Salud declara pandemia a COVID-19.
Cómo se transmite COVID-19
El coronavirus se trasmite por las gotitas respiratorias. Por ello, es una buena idea llevar mascarillas en caso de que en tu zona haya un gran foco de infección, como hacen en China desde el principio de la infección. A la hora de toser o estornudar es de vital importancia no hacerlo en la mano, sino en un pañuelo, o en la parte interna del brazo. Las formas de prevenir el virus las veremos más adelante.
Además del sistema respiratorio, el coronavirus podría entrarnos por los ojos. Si, literalmente. Es lo que algunos científicos sostienen. Un miembro del panel nacional de expertos sobre la neumonía en China contrajó el virus a pesar de llevar la mascarilla homologada, pero sin nada para proteger sus ojos. Días antes de la aparición de neumonía, este hombre presentó rojez en los ojos. Teniendo en cuenta que el SARS se trasmitía especialmente a través de las membranas mucosas en ojos, nariz y boca, esta opción no se puede descartar (Lu et al., 2020).
Síntomas de COVID-19
Aquí tienes un artículo actualizado sobre los síntomas de COVID-19.
Como hemos visto, los principales síntomas del nuevo coronavirus son fiebre, malestar general y tos seca, pudiendo llegar a la neumonía. En casos graves, aparece la dificultad para respirar y distrés respiratorio.
Los síntomas son parecidos a los de la gripe. En todo caso, y ante la duda de poder haber sido infectado por el virus, es recomendable que vaya a su médico.
Diagnosis de COVID-19
Aquí tienes un artículo actualizado sobre la diagnosis de COVID-19.
Tratamiento de COVID-19
A día de hoy no hay ningún tratamiento antiviral específico para el coronavirus, ninguna vacuna; los tratamientos que existen son de apoyo al sistema inmune (Chen et al., 2020).
Ahora bien, se están investigando posibles tratamientos contra el nuevo coronavirus: Antivirales de amplio espectro (lopinavir/ ritonavir) y análogos de nucleósidos (fabiravir, ribavirin, remdesivir). El que parece tener mejor potencial para el tratamiento del nuevo coronavirus es el remdesivir, pero todas estas posibles soluciones deben ser confirmadas previamente mediante experimentos clínicos (Lu., 2020).
Debido a la presencia de polimerasas ARN-dependientes, las mutaciones y las recombinaciones son frecuentes en la familia de los coronavirus. El receptor celular usado por el nuevo coronavirus es ACE2, presente en el epitelio del pulmón y el intestino delgado de humanos, de ahí que pueda infectar el sistema respiratorio y el tracto gastrointestinal. Así, identificar la posible ruta de infección puede tener implicaciones en el tratamiento de este virus (Chen., 2020).
Cómo prevenir COVID-19
Aquí tienes un artículo más actualizado sobre cómo prevenir COVID-19.
Como hemos dicho, no existe ninguna vacuna contra el coronavirus. No obstante, mantener una buena higiene ayuda a la prevención de infecciones. La mejor forma de controlar la fuente de infección es un diagnóstico temprano, aislamiento, tratamiento de apoyo y, para evitar desinformaciones y pánico innecesario, ir publicando regularmente la información de la epidemia (Chen et al., 2020). A nivel individual, también podemos ayudar a la prevención. El uso de mascarillas y evitar lugares públicos llenos puede ayudar. Además, la OMS da una serie de recomendaciones para reducir la exposición y posibilidad de transmisión de este agente infeccioso, a saber:
- Lavarse las manos frecuentemente con agua y jabón o desinfectante de manos a base de alcohol.
- A la hora de toser o estornudar cubrir nariz y boca con un pañuelo, que será desechado inmediatamente, y lavarse las manos. Si no usamos un pañuelo (lo más normal) cubrir nariz y boca con el codo flexionado, NUNCA TOSER O ESTORNUDAR EN LA MANO.
- Evitar contacto cercano con cualquiera que tenga fiebre y tos.
- Si visitas mercados de áreas en las que se conozcan casos presentes del nuevo coronavirus, evita el contacto directo sin protección con animales y superficies en contacto con animales.
- Se debería evitar el consumo de carne cruda o poco hecha.
- Si tienes fiebre, tos y dificultad para respirar busca atención médica lo más pronto posible y comenta los destinos a los que hayas podido viajar a tu médico.

Bibliografía
Chen J. Pathogenicity and Transmissibility of 2019-nCoV—A Quick Overview and Comparison with Other Emerging Viruses. Microbes and Infection. 2020. DOI: https://doi.org/10.1016/j.micinf.2020.01.004
Chen Y, Liu Q, Guo D. Emerging coronaviruses: genome structure, replication, and pathogenesis. J Med Virol. 2020. https://doi.org/10.1002/jmv.25681
Giovanetti, M., Benvenuto, D., Angeletti, S., Ciccozzi, M. The first two cases of 2019‐nCoV in Italy: where they come from?. J Med Virol. 2020. Accepted Author Manuscript. doi:10.1002/jmv.25699
Habibzadeh P, Stoneman EK. The novel coronavirus: A bird's eye view. Int J Occup Environ
Med 2020;11:65-71. 2020. doi: 10.15171/ijoem.2020.1921
Hui DS, Azhar EI, Madani TA, Ntoumi F, Kock R, Dar O, et al. The continuing 2019-nCoV epidemic threat of novel coronaviruses to global health — The latest 2019 novel coronavirus outbreak in Wuhan, China. International Journal of Infectious Diseases. 2020. DOI:https://doi.org/10.1016/j.ijid.2020.01.009
Lu C, Liu X, Jia Z. 2019-nCoV transmission through the ocular surface must not be ignored. The Lancet . 2020 DOI: https://doi.org/10.1016/S0140-6736(20)30313-5
Lu H. Drug treatment options for the 2019-new coronavirus (2019-
nCoV). BioScience Trends, Article ID 2020.01020. 2020 DOI: https://doi.org/10.5582/bst.2020.01020
Rothe, C., Schunk, M., Sothmann, P., Bretzel, G., Froeschl, G., Wallrauch. C., Zimmer, T., Thiel, V., Janke, C., Guggemos, W., Seilmaier, M., Drosten, C., Vollmar, P., Zwirglmaier, K., Zange, S., Wölfel, R., Hoelscher, M., Transmission of 2019-nCoV Infection from an Asymptomatic Contact in Germany. New England Journal of Medicine. 2020. DOI: 10.1056/NEJMc2001468
Zhu, N., Zhang, D., Wang, W., Li, X., Yang, B., Song, J., Zhao, X., et al. A Novel Coronavirus from Patients with Pneumonia in China, 2019. New England Journal of Medicine. 2020. DOI: 10.1056/NEJMoa2001017
