Los principales síntomas del COVID-19 son fiebre, tos y dificultad para respirar. No obstante, también pueden aparecer otros síntomas del tracto respiratorio o gastrointestinales entre otros, si bien la proporción es menor.
Pruebas genéticas
Para llegar al diagnóstico de COVID-19 se hace un aspirado nasal o traqueal. Esto también se puede usar para descartar la presencia de gripe. Para confirmar la presencia de SARS-CoV-2 se hace la llamada reacción en cadena de la polimerasa con transcriptasa inversa (RT-PCR). Si la persona da positivo para la enfermedad pueden pasar dos cosas: cuarentena en casa (síntomas leves) o en el hospital (síntomas más fuertes o mayor riesgo de mortalidad). En caso de que se quede en el hospital se deberán seguir haciendo otras pruebas para observar la evolución de la enfermedad en el paciente. Se pueden hacer tanto pruebas bioquímicas como captar imágenes de los pulmones.
Pruebas bioquímicas
Después de esto, lo normal sería hacer el típico examen médico, con un recuento sanguíneo completo (RSC) y un panel metabólico completo (PMC), en especial chequeando posibles marcadores asociados a un aumento de la mortalidad en COVID-19.
Cuando hay una infección, lo normal es tener un recuento de glóbulos blancos alto, pero en el caso de COVID-19 hay linfopenia (recuento bajo de glóbulos blancos). El panel metabólico nos puede ayudar a detectar posibles fallos multiorgánicos (¿recuerdas los que podía ocurrir en casos graves?). En caso de fallo en la perfusión del hígado, tenemos como señales el aumento de la bilirrubina y enzimas hepáticas como AST (aspartato aminotransferasa) y ALT (alanina aminotransferasa). Si hay fallo en los riñones aparecerán un aumento de BUN (nitrógeno ureico en sangre) y creatinina. Si hay fallo en el corazón aparecerá un aumento de las troponinas y de la creatinkinasa MB (CK-MB).
También se pueden buscar marcadores de la inflamación que, si bien son generales, pueden ayudar a hacernos una idea de la situación del paciente. Así, aparecerían altas concentraciones de CRP (proteína C reactiva), de la tasa de sedimentación eritrocítica (ESR), interleucina 6 (IL-6), lactato deshidrogenasa (LDH), dímero-d y ferritina. Si un paciente tiene neumonía viral aumenta el riesgo de coger una infección bacteriana. En caso de que, además de la infección por COVID-19, haya una infección causada por bacterias aparecerá una concentración alta de PCT (procalcitocina).
Imágenes
Además de las pruebas bioquímicas, también se pueden sacar imágenes. Muy a grosso modo: en todas las imágenes que pueden aparecer, si la zona de los pulmones está oscura, es que todo va bien. Si aparecen cosas claras, hay problemas.
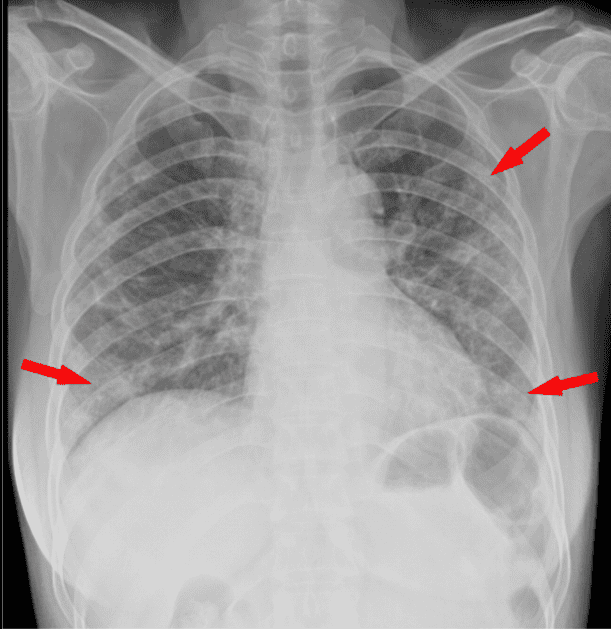
Rayos X. No son los más útiles, pero se pueden ver cosas. La parte inferior de los pulmones tiene lo que se llama 'opacidad en vidrio esmerilado' (GGO), un área nebulosa de aumento de la atenuación del pulmón con marcas bronquiales y vasculares preservadas; estas zonas deberían aparecer oscuras, pero no es el caso. Esto es indicador de que los pulmones no están bien, pero hay más cosas que pueden aparecer en los pulmones, y que no alcanzamos a ver con rayos X. Hacen falta otras tecnologías.

Escáner por tomografía computerizada (TC). Probablemente es la tecnología que puede darnos una perspectiva más completa a día de hoy. Aquí también se pueden ver:
- GGO en el campo periférico pulmonar (edema pulmonar)
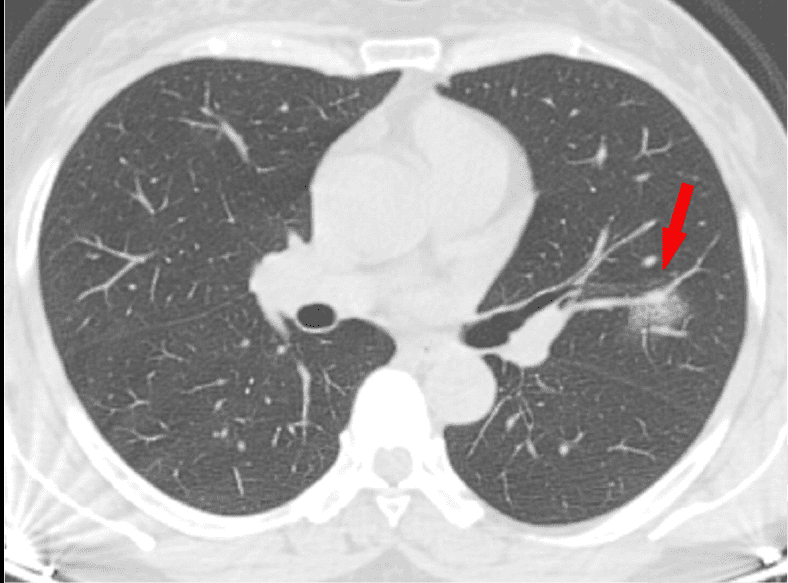
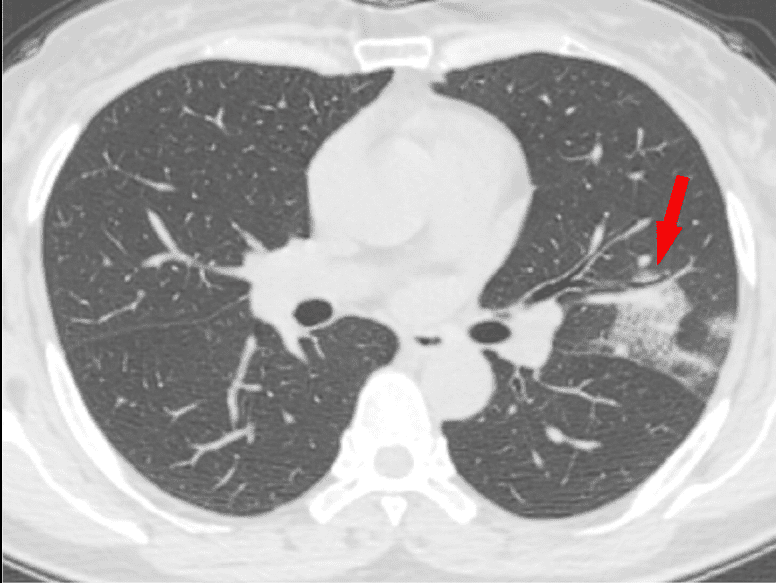
- Consolidaciones pulmonares, indicadores de neumonía, causadas por la acumulación de restos celulares, proteínas, etc (¿recuerdas los restos que se forman por la batalla del sistema inmune frente al virus?)

- Patrón en empedrado que podría estar asociado con el espesamiento del líquido intersticial y de la membrana.
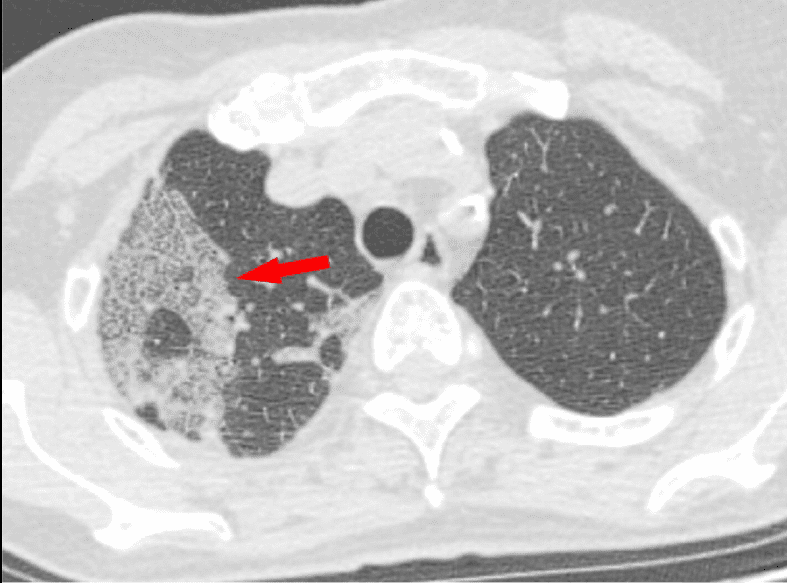
- Broncograma aéreo. Indica la ocupación del espacio aéreo distal. Así, aparece la visualización de las estructuras bronquiales aireadas, como líneas oscuras, en el interior de lesiones pulmonares.

- Cambios pleurales. Pueden aparecer cambios como el espesamiento pleural y la efusión pleural (salida del aire al exterior).También pueden aparecer líneas pleurales, fibrosis (o rayas fibrosas y ampliación vascular.

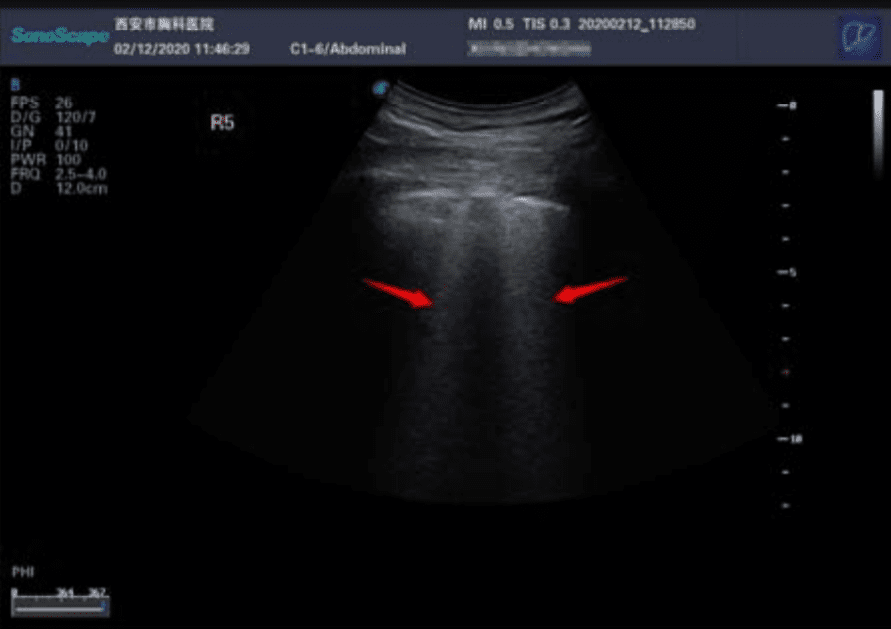
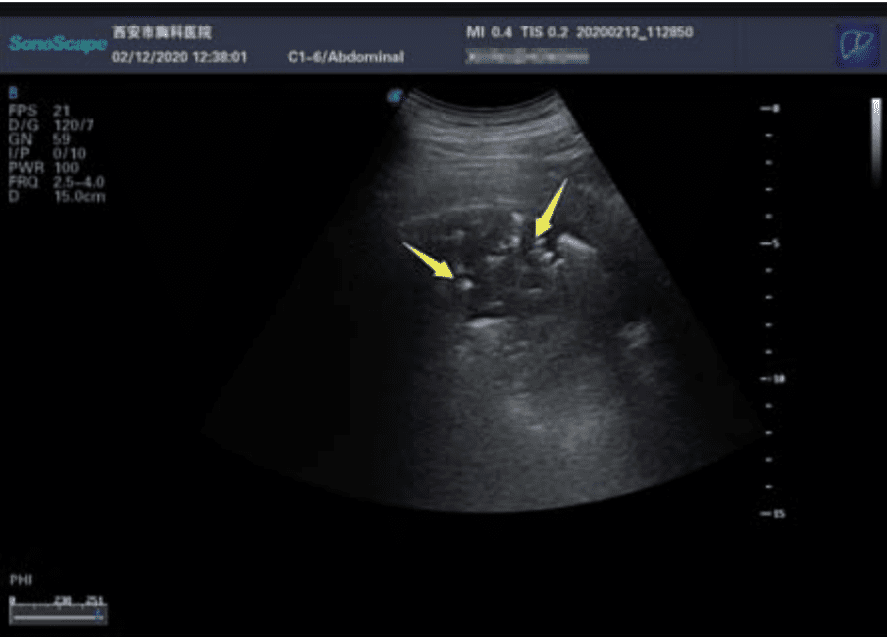
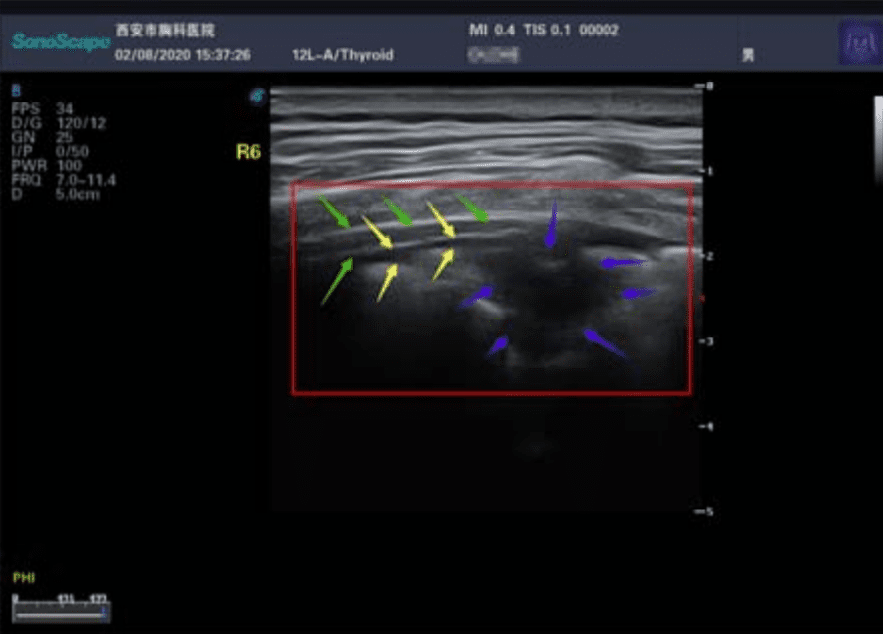
Ecografía. Los ultrasonidos son útiles para buscar espesamiento pleural, aumento de las líneas B (indicador de edema pulmonar), consolidaciones con broncograma aéreo, y flujo sanguíneo deficiente.
Bibliografía
Huang Y., Sihan Wang, Yue Liu, Yaohui Zhang, Chuyun Zheng, Yu Zheng, Chaoyang Zhang, Weili Min, Ming Yu, Mingjun Hu. A preliminary study on the ultrasonic manifestations of peripulmonary lesions of non-critical novel coronavirus pneumonia (COVID-19). SSRN (2020) doi: 10.21203/rs.2.24369/v1
Ye, Z., Zhang, Y., Wang, Y. et al. Chest CT manifestations of new coronavirus disease 2019 (COVID-19): a pictorial review. Eur Radiol (2020). https://doi.org/10.1007/s00330-020-06801-0
Zi Yue Zu, Meng Di Jiang, Peng Peng Xu, Wen Chen, Qian Qian Ni, Guang Ming Lu, and Long Jiang Zhang. Coronavirus Disease 2019 (COVID-19): A Perspective from China Radiology 0 0:0 (2020) https://doi.org/10.1148/radiol.2020200490